Dolore Pediatrico: cosa conoscere per una migliore gestione del dolore nel bambino
Dott.ssa De Girolamo Maria Vittoria
Infermiera Terapia Intensiva Pediatrica e Trauma Center
IRCCS, Fondazione Policlinico Universitario A. Gemelli, Roma
Docente e Tutor al Master di Nursing in Terapia Intensiva Pediatrica dell’U.C.S.C.
Referente Locale di Aniarti (Associazione nazionale Infermieri di area critica) – Roma
Guarda la video intervista:
Introduzione: il dolore pediatrico
La valutazione del dolore è una responsabilità assistenziale che, se eseguita con superficialità, espone al rischio di una sottostima dello stesso. Il dolore viene definito dall’OMS (Organizzazione Mondiale della Sanità) come il quinto parametro vitale e dalla IASP (International Association for the Study of Pain,1979: “Un’esperienza sensitiva ed emotiva spiacevole, associata ad un effettivo o potenziale danno tissutale o comunque descritta come tale” dando una connotazione soggettiva al significato del dolore.
Nelle unità operative troppo spesso si ha la tendenza a standardizzare la valutazione del dolore utilizzando un unico strumento applicato a tutti. In ambito pediatrico questa standardizzazione non è ammissibile in quanto la valutazione del dolore deve essere specifica e diversificata vista l’ampia fascia d’età che caratterizza l’assistenza nel settore pediatrico che va dal neonato fino al 17° anno di età.
E’ dunque indispensabile utilizzare nelle Unità Operative pediatriche strumenti specifici in grado di valutare il dolore, specie nelle fasce di età e nelle condizioni in cui i bambini non possono esprimerlo verbalmente.
Forme del dolore nel bambino
E’ opportuno ricordare che esistono diverse forme di dolore raggruppate come segue:
- Il dolore neuropatico: è un tipo di dolore che insorge senza alcuno stimolo, oppure con stimoli molto lievi, è un dolore persistente e continuo e può avere molteplici cause scatenanti come per esempio il piede diabetico, neuropatie diabetiche di vario genere, paraplegia, amputazione, infezioni da herpes, ecc.
- Il dolore nocicettivo: è il tipo di dolore che compare dopo un trauma di variabile entità e può essere di due tipi:
- Viscerale, dolore derivante dal danno di organi interni come cuore, fegato, polmoni che può rispondere a stimoli infiammatori, di alterazioni biochimiche, di alterazioni di pH, ecc.;
- Somatico, dolore derivante dal danno di tessuti di barriera come cute e muscoli che può rispondere a stimoli di pressione, sfregamento, trazione, taglio, ecc.
Il dolore misto : è un tipo di dolore nel quale si repertano multiple caratteristiche appartenenti sia al dolore neuropatico e sia al dolore nocicettivo. Esso è molto comune nell’esordio di varie patologie, come per esempio nel dolore toracico da eziologia cardiaca oppure nelle patologie oncologiche.
- Il dolore psicogeno : si manifesta invece come somatizzazione di una vasta gamma di patologie di eziologia psicologica derivanti da stress, alterazioni dell’emotività e ansia.
- Il dolore cronico: particolare condizione di dolore molto diffusa nelle patologie oncologiche, dove al di là della malattia primaria, il dolore stesso diventa forma a sé stante di malattia. E’ un dolore irriducibile che lascia permanere anche una forma di dolore psicogeno, in quanto, essendo sempre presente, riporta sempre e costantemente alla mente della persona affetta, la sua condizione patologica, causando anche modificazioni comportamentali e affettive, incidendo negativamente sulla qualità della vita e sfociando spesso anche nell’isolamento sociale.
Il concorso per infermiere pediatrico
Questo volume è rivolto a quanti si apprestano ad affrontare un concorso pubblico per collaboratore professionale sanitario – infermiere pediatrico e intendono conseguire una preparazione adeguata ai fini delle prove da affrontare. Per la sua impostazione, l’opera risulta valida sia per le prove concorsuali nelle quali i test sono strutturati secondo lo schema della risposta multipla, sia per quelle in cui è richiesta una breve trattazione degli argomenti. I commenti alle risposte, infatti, riportano delle esaurienti spiegazioni che consentono non solo di verificare il proprio livello di preparazione, ma anche di impostare una succinta risposta a un quesito. I questionari proposti sono stati elaborati in base alla frequenza con cui ciascun argomento è stato presentato nei diversi concorsi banditi negli ultimi anni, inglese e informatica inclusi. Vengono inoltre riportate le principali procedure di nursing pediatrico illustrandone definizioni e scopo, matrici delle responsabilità, campi di applicazione, valutazioni iniziali e finali, materiali occorrenti. Chiudono il volume utili simulazioni di seconda prova scritta che permettono di prepararsi a tale forma di selezione.Indice• Allattamento e nutrizione• Biochimica clinica• Elementi di nursing• Aspetti patologici e psicopatologici: il dolore in pediatria• Farmacologia in pediatria• Genetica• Fisiologia della nascita• Sviluppo prenatale• Neonato• Legislazione sanitaria e infermieristica• Patologia neonatale e pediatrica• Emergenze in pediatria• Inglese• Informatica• Procedure: aerosolterapia – instillazione auricolare di farmaci – gestione del catetere vescicale – inserimento di un catetere venoso periferico – esecuzione di un clistere – valutazione del dolore nel bambino – esecuzione dell’elettrocardiogramma – somministrazione di farmaci per via endovenosa – raccolta di un campione di feci per esami – lavaggio di un catetere venoso periferico – fototerapia neonatale – prelievo capillare per il monitoraggio della glicemia – rilievo della frequenza cardiaca – rilievo della frequenza respiratoria – terapia intramuscolare – aspirazione rino-tracheale – nutrizione enterale – nutrizione parenterale – igiene della cavità orale – somministrazione della terapia per via orale – irrigazione auricolare – prelievo di sangue periferico – misurazione della pressione arteriosa – somministrazione della terapia per via rettale – terapia sottocutanea – gestione delle stomie – misurazione della temperatura corporea – raccolta di un campione di urine da catetere vescicale• Simulazioni di seconda prova• Appendice normativa on line
Gaetano Auletta – Enrico Finale | 2017 Maggioli Editore
34.00 € 32.30 €
La gestione infermieristica del dolore pediatrico
La gestione del dolore in ambito pediatrico è una responsabilità infermieristica ed assume anche implicazioni etiche, deontologiche e legali. Il primo passo del legislatore in Italia è stato tracciato nel 2001 con il provvedimento del 24 maggio che ha sancito le linee guida inerenti il progetto “Ospedale senza Dolore” pubblicate sulla Gazzetta Ufficiale 29 giugno 2001 n. 149.
La legge 38/2010, denominata “Disposizioni per garantire l’accesso alle cure palliative e alla terapia del dolore”, ha stabilito il diritto del cittadino a non soffrire; infine il Nuovo Codice Deontologico degli Infermieri italiani (FNOPI 2019), all’art 18 recita:
“Infermiere previene, rileva e documenta il dolore dell’assistito durante il percorso di cura. Si adopera, applicando le buone pratiche per la gestione del dolore e dei sintomi a esso correlati, nel rispetto delle volontà della persona”.
A supporto dell’Infermiere la letteratura fornisce degli strumenti validati, scale del dolore che permettono di monitorare e segnalare il dolore, diventando così un vero e proprio parametro da riportare nella cartella infermieristica del bambino.
Principali scale del dolore pediatrico
Il principio generale condivisibile è che una scala del dolore, specie in ambito pediatrico, deve essere uno strumento semplice da somministrare, chiaro e comprensibile non solo da parte del personale sanitario, ma soprattutto da parte del bambino.
Nella valutazione dolore non è solo importante l’intensità, ma è importante valutare anche altri elementi, che per semplicità sono raccolti nell’acronimo PQRST:
- Provocation (fattori scatenanti e/o riducenti),
- Quality (tipologia del dolore),
- Radiation (sede e irradiazione),
- Severity (intensità del dolore) e
- Time (durata del dolore).
Le scale del dolore si dividono in autovalutative ed eterovalutative.
Le scale del dolore autovalutative
Le scale autovalutative si basano sulla capacità cognitiva del bambino di capire che l’intensità del suo dolore può essere misurata : nei bambini più piccoli (d 3 a 8 anni) si utilizza la scala di Wong-Baker che, mediante delle figure di volti crescentemente dolenti, danno l’opportunità al piccolo paziente di individuare il volto che meglio lo rappresenta in un dato momento.
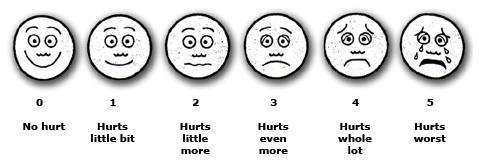
Nei bambini più grandi invece (da 8 a 11 anni) e negli adolescenti si utilizza la scala NRS (Numerical Rating Scale). Questa scala è costituita da una linea con dei riferimenti graduati ognuno dei quali corrisponde ad un numero da 0 a 10. E’ verbale e, pur essendo autovalutativa, non necessita della diretta compilazione da parte bambino.
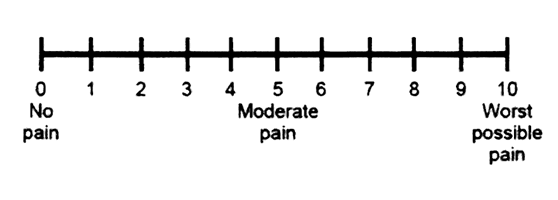
Le scale del dolore eterovalutative
Le scale eterovalutative, di tipo osservazionale, non si avvalgono della partecipazione del bambino e si basano sulla capacità dello strumento di dare la giusta ed oggettiva misura al dolore. Viene utilizzata nei neonati e nei bambini con gravi compromissioni cognitive e psicomotorie.
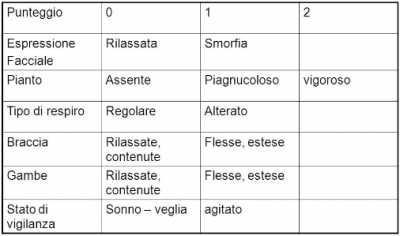
La scala NIPS (Neonatal Infan Pain Scale), ideata da Lawrence J. et al. nel 1993 per la valutazione del dolore nei neonati a termine fino al primo mese di vita, si compone di 6 ITEM: espressione del viso, pianto, tipo di respiro, tono delle braccia, tono delle gambe e stato di vigilanza. Ognuno di questi ITEM risponde ad un punteggio che oscilla da 0 a 1, fatta eccezione per l’ITEM del pianto che risponde ad un punteggio che oscilla da 0 a 2; lo score totale va da un minimo di 0 (nessun dolore) ad un massimo di 7 e gli studi di letteratura paiono indicare che con un valore uguale o superiore a 4 sia più che giustificata la somministrazione di una qualche terapia antalgica.
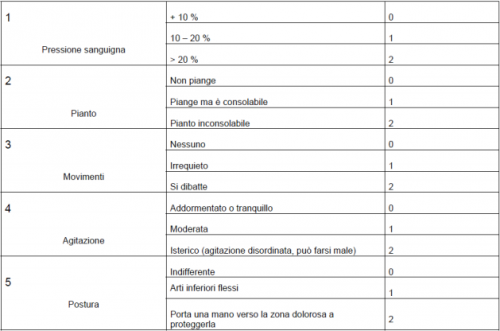
La scala OPS (Objective Pain Scale), ideata nel 1991 da Norden J, Hannallah R, Geston P, et al, è usata per bambini con età compresa fra 1 mese e 2 anni, si compone di 5 ITEM: pressione sanguigna, pianto, movimenti, agitazione e postura ognuno dei quali ha un punteggio che va da 0 a 2, con un punteggio totale che va da 0 (nessun dolore) a 10 (massima soglia di dolore). La letteratura anche in questo caso indica che un valore uguale o superiore a 3 vi sono i presupposti per la somministrazione di una qualche terapia antalgica.
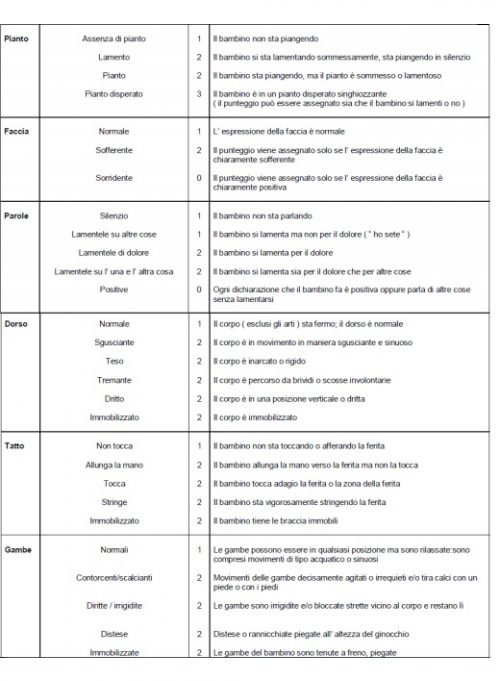
La scala CHEOPS (Children’s Hospital Eastern Ontario Pain Scale), ideata nel 1985 da McGrath PJ et al. è utilizzata per l’analisi del dolore postoperatorio e/o procedurale in bambini con età compresa fra 3 e 7 anni. Si compone di 6 ITEM: pianto, faccia, parola, dorso, tatto e gambe. Ognuno di questi ITEM ha punteggi variabili e possono insieme dare uno score totale che oscilla da un minimo di 4 (dolore nullo) ad un massimo di 13 (dolore massimo). La letteratura in questo caso suggerisce che un valore uguale o superiore a 7 fornisce i presupposti per la somministrazione di una qualche terapia antalgica.
La terapia farmacologica nel dolore pediatrico
La terapia farmacologica varia in base al tipo di dolore e la strategia terapeutica è chiaramente legata alle molecole da utilizzare, alla loro formulazione, al loro dosaggio e alla loro via di somministrazione.
Dolore lieve, moderato, severo
Per il dolore lieve la gestione terapeutica è compiuta attraverso i FANS (Farmaci Antinfiammatori Non Steroidei); per il dolore moderato, troviamo l’utilizzo di oppioidi deboli, più i farmaci compresi nel primo gradino; per il dolore severo, troviamo l’utilizzo di oppioidi forti, più i farmaci compresi nel secondo gradino.
Vie di somministrazione della terapia farmacologica
Le vie di somministrazione possono essere:
- via orale: la più gradita, economica e veloce per il bambino;
- via rettale: non ha grandi indicazioni ed è soggetta ad un assorbimento blando e variabile;
- via transdermica: presenta effetto costante e protratto;
- via parenterale: è la migliore di tutte per la rapidità di efficacia;
- via sottocutanea: presenta tre volte l’effetto della via orale;
- via sublinguale: molto comoda ed efficace per il bambino;
- via endonasale: sta prendendo molto piede recentemente.
Il dolore pediatrico: conclusioni
In conclusione, non potrà essere certamente una trattazione esaustiva sul tema, ma può sicuramente aiutare professionisti, Infermieri che operano con gli adulti e coi bambini, studenti e quanti vorranno, ad individuare il metodo e gli strumenti idonei per una migliore gestione infermieristica del dolore in ambito pediatrico, fermo restando che l’applicazione clinica e la responsabilità debbano ricadere necessariamente su un professionista con conoscenze avanzate e specialistiche nell’ambito del Nursing pediatrico.
RIFERIMENTI BIBLIOGRAFICI PER APPROFONDIRE
- Badon P.,Cesaro S.(2002), “Manuale di nursing pediatrico”, casa ed. Ambrosiana, Milano;
- Badon P.,Zampieron A.(2010), “ Procedure infermieristiche in pediatria”, casa ed. Ambrosiana, Milano;
- Vanzetta M.,Volterrani M.(2004), “ Farmaci e infermieri”, McGrawHill, Milano.
- L. 38/2010, “Disposizioni per garantire l’accesso alle cure palliative e alla terapia del dolore”;
- Nuovo Codice Deontologico degli Infermieri italiani, FNOPI (2019).




















Scrivi un commento
Accedi per poter inserire un commento