E’ possibile capire quale attività giornaliera sia una mina vagante? La tecnica FMEA svela dove si avrà un danno e in che modo.
di Giovanni Trianni – Infermiere Legale Forense
Keywords: Risk Management, errors, FMEA, FMECA, HFMECA.
Il rischio clinico
Il rischio clinico è la probabilità che un paziente sia vittima di un evento avverso, cioè subisca un qualsiasi “danno o disagio imputabile, anche se in modo involontario, alle cure mediche prestate durante il periodo di degenza, che causa un prolungamento del periodo di degenza, un peggioramento delle condizioni di salute o la morte” (Kohn, IOM 1999).
Applicando un processo di management gli enti sanitari tutti ci spendono un’intera vita e risorse a cercare di arginarlo con molti problemi: numerosi aspetti sottovalutati trasformano il lavoro in un vero e proprio rompicapo. Si indagano pensieri probabilistici, illazioni e visioni futuristiche che prima o poi non ti lasciano scampo ed accadono.
Qualcosa succederà, un’incognita latente uscirà allo scoperto e manderà in frantumi un processo organizzativo che sembrava tranquillo, impeccabile, altamente organizzato.
Che afflizione: il reparto va a rotoli
Il reparto va male? Ultimamente sono successi degli eventi che hanno messo a rischio la credibilità e l’immagine della professione e addirittura dell’azienda stessa? Si cerca un capro espiatorio dappertutto ed in tutti gli Operatori. Colpa di Tizio, Caio non sapeva, Sempronio ha tenuto il gioco.
Occorre porre un rimedio altrimenti il tracollo è vicino. C’è bisogno immediatamente di una soluzione per ripartire con obiettivi più chiari ed interventi più efficaci. Proprio così, qualcosa ha minato e sta logorando dalle basi tutta l’equipe che instancabilmente si adopera ogni giorno per tirare avanti la baracca. Infatti è proprio in una catapecchia che sembra di stare, in un reparto che pare una bolgia dantesca.
Ognuno pensa per sé, chi arriva prima al mattino comanda (tanto i colleghi del turno di notte sono troppo stanchi); il Coordinatore detta troppe regole, abbassa la testa e passa la sua vita tra scartoffie, dimostrandosi molto esperto solo quando si tratta di fare il dittatore sui turni, di richiamare dalle ferie quando ci sono i disastri delle malattie, sembra molto portato ed aver fatto dei corsi ad hoc; il Direttore è sempre di cattivo umore pensa di chiudersi nella sua stanza lasciando il mondo fuori, fissando una linea di demarcazione (tipo linea di Maginot), per tenere fuori dalla portata dei suoi pensieri le difficoltà dell’Unità Operativa, e proprio non vuole sentire ragioni se qualcuno si lamenta che i carrelli di terapia sono vecchi, se quei cassettini prima o poi provocheranno un errore di terapia.
E che dire dell’armadio farmaci? Posto in un angolo buio, piccolo, gli adesivi con i nomi si spingono l’un l’altro, per rimanere attaccati, ed i farmaci talmente stretti e stipati che sembrano quasi tenersi stretti pur di non cadere dalla mensola.
L’altro giorno nel fare la curva del corridoio, col paziente in lettiga, per poco non cadeva: “Ehi vacci piano figlio mio, non basta i dolori che ho addosso, ora se me ne provochi altri, sono proprio conciato per le feste”. Aveva inveito un paziente contro il collega che si affrettava verso la sala operatoria, dopo un sussulto che aveva fatto scricchiolare le consumate rotelle del lettino. Quel maledetto profilo che chiude il linoleum in quel punto, lo abbiamo segnalato più volte all’Area Tecnica, ma ancora rischiamo di inciampare, scivolare o precipitare qualche poveretto dalla barella!
Sbagliando si impara? Troppo facile, ci vuole di più
Arrivati fin qui, possiamo affermare che una tragica ma positiva fatalità (in quanto funge quale campanello d’allarme), ci sta avvisando che comunque il sistema è minacciato da qualcosa, ma che per il momento non si e’ del tutto palesata.
Molti campanelli di allarme si accendono qua e la, miriadi di trappole sono disseminate lungo il cammino e sono pronte solo ad aprirsi sotto i nostri piedi, essendo ben oliate le cerniere. Quante volte abbiamo rimuginato tali pensieri, ogni giorno il nostro ambiente lavorativo ne fa sbocciare di nuovi, tutti fiorenti che si incanalano verso un punto focale, il rischio clinico.
In un qualche dato momento è molto probabile che una cosa pensata accadrà (e non per scaramanzia, perchè ce la tiriamo addosso), ci prenderà per mano e ci condurrà verso l’errore. Ogni difficoltà vista e constatata nell’ambiente di manovra, si potrà ingigantire e portare verso un’acuzie di fallimento coinvolgendo qualcuno, pochi, molti o tutti.
E se invece non abbiamo alcun segnale? Vuol dire che andrà tutto bene senza problemi, o è un’illusione? Una risposta però ci rilassa e sembrerebbe rappacificare eterni conflitti, ma il problema e la necessità impellente ci devono spingere ad esplicarla in modo interrogativo: “E’ vero che sbagliando si impara?”
E’ vero e plausibile ci insegna la Psicologia, purtroppo se si tratta di un gioco, di una evoluzione di esperienze di vita, di cucina, di talent, ecc. (finchè va bene), ci si potrà ricordare di essere stato protagonista di una semplice esperienza negativa da non ripetere.
Quindi per tutta la lista di setting potrebbe essere sottolineato un pensiero che viene spontaneo: “Dipende, non sempre si impara, ed anche se così fosse, bisogna prendere coscienza del danno che ormai si è manifestato!” A posteriori applichiamo un’analisi reattiva, cioè andiamo a ritroso per capire in cosa sbagliammo, nella speranza di non farlo mai più.
Ma quando si parla di cose serie come la salute si deve andare con i piedi di piombo, l‘errore potrebbe portare ad un danno alla vita e addirittura stroncarla. Quindi perché non cercare di sapere prima cosa ci porterà a sbagliare? Sarebbe una giusta soluzione? Perché non applicare un’indagine proattiva?
La mela marcia La ricerca di un colpevole all’interno di un processo di risk management lascia il tempo che trova, è una questione antidiluviana perdipiù, ed è una ricerca destinata al fallimento.
La classica “mela marcia” non viene più cercata dal vecchio pensiero inquisitore e risolutore disattento, o si potrebbe dire che non conta più chi ha provocato la condizione di marcescenza del frutto in oggetto.
Oggi a risaltare maggiormente sono diverse questioni:
- cosa succede se la mela si guasta,
- come e perchè si è marcita,
- in quanto tempo,
- se poteva essere trattata in maniera diversa,
- a quali conseguenze ha portato, ecc..
Cioè in un sistema complesso come la sanità il rischio è una variabile formata dalla convergenza dei diversi fattori anch’essi complessi che la compongono in un incontro-scontro: umano, organizzativo, economico, tecnologico.
Un sistema pulsante che seppur mutando facilmente aspetto in tempi brevi, ritorna comunque ciclicamente ad una fase iniziale come una stella che ruota sul proprio asse la quale si evolve, si contrae, si espande, emana energia e calore, è portata insomma a reiterate fenomeni correlati alla propria natura, ma se non si raggiunge un giusto equilibrio all’interno della sua massa prima o poi esplode coinvolgendo col suo cataclisma anche corpi celesti molto lontani da essa.
Come conoscere dove si aprirà una falla? Un aiuto dalla tecnica FMECA
La fenomenologia dell’errore rappresenta il focus maggiormente indagato in quanto per un sistema complesso compiere passi falsi e perdere un equilibrio raggiunto vuol dire autodistruggersi. Di notevole interesse risulta la possibilità di prevedere in modo proattivo quale processo (attività, procedura, ecc.) potrebbe essere fallace provocando seri danni.
Quindi col presupposto che sia impossibile vedere nel futuro per prevederlo non esistendo le sfere magiche, potremmo correre ai ripari ed utilizzare uno degli strumenti di management del rischio (in questo caso rischio clinico) per capire, per es., nella nostra realtà quotidiana, quale procedura usuale racchiude in sé un potenziale rischio. Spicca tra tutti la la tecnica FMEA, che per applicazione specifica nel campo e per approfondimento critico si trasforma agevolmente in HFMECA.
Dalla tecnica FMECA alla HFMECA
La FMEA è un acronimo inglese che sta per Failure Mode and Effect Analysis che si traduce in analisi dei modi e degli effetti dei guasti/fallimenti. In pratica è un metodo usato per analizzare in che modo un processo, un prodotto o un sistema, potrebbero danneggiarsi, difettare, essere vulnerabili, con relativa indagine circa le cause e gli effetti sull’intero sistema.
Venne usata già a partire dagli anni 50′ negli USA a scopo militare, e l’ampio raggio di applicazione ne ha permesso l’uso in campi sempre più svariati: automobilistico, industriale, nucleare, spaziale, sanitario, ecc..
La possibilità di applicazione nell’ambito di nostro interesse ne trasforma quindi l’acronimo in HFMEA dove H è riferita alla salute (health), mentre la C (HFMECA) è riferita alle criticità.
Pertanto: la tecnica FMEA è un’analisi di tipo qualitativo significante quello che potrebbe succedere se si verificasse un difetto, una omissione, un errore; la FMECA si occupa maggiormente della stima quantitativa del livello di criticità degli inconvenienti individuati mediante l’attribuzione del c.d. indice di criticità.
Gli scopi principali della tecnica HFMECA e come si svolge
Riconoscimento e valutazione di possibili guasti di un processo e dei loro effetti (alcuni esempi):
- Somministrazione terapia ⇒ farmaco allergia ⇒ grave danno al paziente.
- Percorso campioni biologici in sala operatoria ⇒ non accurata gestione perdita o mancata etichettatura ⇒ grave danno al paziente (1).
- Procedura trasfusionale in reparto ⇒ scambio sacche ⇒ grave danno al paziente
Esempio di un processo corretto
Procedura gestione di CVC in Terapia Intensiva:
- identificazione di interventi che possano eliminare o ridurre le possibilità del verificarsi di un guasto (fattori di contenimento/arginamento);
- scelta e pianificazione degli interventi da effettuare;
- rivalutazione nel tempo.
Come si svolge il tutto
Alla valutazione partecipano i professionisti sanitari coinvolti direttamente nel processo in esame. L’ideale previsto non dovrebbe superare le 7-8 persone, suddiviso nelle professionalità coinvolte nello stesso (introducendo sia esperti che non).
Il team leader è corretto che sia il risk manager. In pratica, identificato tale processo, il gruppo lo scorpora nelle singole attività, individuando per ognuna i potenziali errori:
- la Gravità dei possibili danni (G),
- la Probabilità di accadimento (P),
- la concreta Rilevabilità degli stessi (R),
mediante l’applicazione di scale quantitative che consentono una stima del rischio e l’elaborazione di indici di priorità di azione, tenendo conto della presenza o della possibile introduzione di barriere preventive. Si determina quindi l’indice di priorità di rischio (IPR), facendolo scaturire dalla formula GxPxR.
Tecnica HFMECA: Gli step fondamentali
- Si sceglie il processo da analizzare.
- Costituzione del team.
- Descrizione dettagliata del processo da analizzare con scomposizione in tutte le sue fasi.
- Identificazione dei potenziali rischi (failure mode) per il paziente, rispondendo alla domanda: “Cosa potrebbe andare storto nell’attività esaminata?”.
- Descrizione delle possibili conseguenze: “Quali le conseguenze per il paziente?”
- Individuare le cause.
- Stimare gravità, probabilità, rilevabilità dei failure modes: ad ognuno di essi sono stati attribuiti tre valori relativi a:
- gravità (G): danno che il paziente può subire in conseguenza dell’errore;
- probabilità (P): frequenza di accadimento reale dell’errore;
- rilevabilità (R): possibilità di rendersi conto (capire, scorgere) dell’evento rischioso.
- Determinare l’Indice di Priorità di Rischio (IPR): utilizzando la formula G x P x R. Il valore più elevato si ottiene assumendo lo score massimo 1-5: G=5x P=5 x R=5 tot=125 Massimo rischio IPR=125. (Vedi tabella in fondo).
- Definire azioni di miglioramento, indicatori di monitoraggio (Action plan): in considerazione delle cause individuate, si deciderà di intervenire sui failure mode prioritari (quelli con il valore IPR più elevato) con azioni di miglioramento per ridurre la probabilità di accadimento di eventi indesiderati.
- Valutazione dell’efficacia delle azioni intraprese: per verificare se hanno prodotto miglioramenti sulla sicurezza. La verifica può essere effettuata:
- rivalutando il processo dopo un adeguato periodo di tempo con stessa la tecnica;
- con la valutazione di appropriati indicatori di processo (attuazione di progetti formativi, elaborazione di procedure, ecc.) e di esito (n. eventi indesiderati, livello di soddisfazione dei clienti, ecc.) precedentemente individuati.
Indice di Priorità di Rischio (IPR) formula G x P x R.
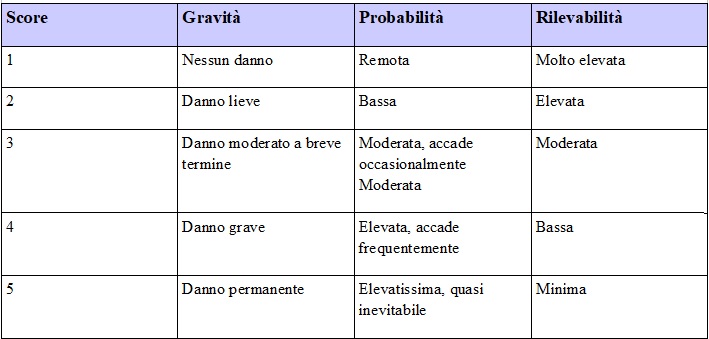
Ed ecco a voi la Master list: quello che si guasterà, come e perchè
Dal risultato finale scaturirà una Master list nella quale sarà indicata prioritamente, in ordine crescente dal valore IPR più alto, l’attività esaminata che risulta più a rischio, e quindi, quella da attenzionare perchè sarà la “mina vagante” nel Reparto, Servizio, ecc..
A scalare fino ad arrivare a quella per cui il valore IPR sarà molto basso, quasi insignificante, cioè quella che non produrrà alcun danno o insignificante, con minima probabilità di accadimento, individuata da strumenti di rilevazione (protocolli, ecc.), ed alla quale sarebbe anche il caso di non prestare attenzione.
E allora, al lavoro!
Di strumenti per capire cosa combineremo ce ne sono a bizzeffe. In tutto ciò che facciamo è insito l’errore, perfino la nostra ombra ne ha il profilo. Gli incidenti non si verificano perchè la gente azzarda e perde, ma piuttosto perchè chi è coivolto non crede affatto che l’incidente che sta per verificarsi sia per niente possibile.
La percezione del rischio è un fenomeno cognitivo complesso, significativamente influenzato da fattori sociali, variabili condizionate e mediate dall’efficacia sia formale che effettiva dei processi di comunicazione.
Tale fenomeno si dimostra selettivo ed inconscio durante il quale il soggetto può privilegiare l’una o l’altra informazione in funzione delle proprie attitudini o credenze individuali, tale che se l’informazione non è “attesa”, ossia non conferma il pensiero già strutturato e codificato del soggetto, essa non viene riconosciuta1.
Ora più consci ed attenti, domattina ci si apriranno nuovi occhi. Con attenzione cammineremo lenti nelle corsie scrutandoci a destra e a manca. “Ma dove sarà?” Non a cercare la mela marcia, ma a capire cosa succede se la mela si guasta, come e perchè si è marcita, in quanto tempo, se poteva essere trattata in maniera diversa, a quali conseguenze ha portato. E non venitemi a dire, se poi succede un guaio, che voi preferivate le arance!
Giovanni Trianni
Leggi anche:
Linee guida per la sicurezza della terapia somministrata al paziente critico
Fonti e approfondimenti:
-
V. Arimatea, P. Di Denia, A. De Palma, D. Cavedagna, C. Brugaletta, E. Miani, L. Bianciardi, Sicurezza in sala operatoria: utilizzo della tecnica FMEA/FMECA nel percorso diagnostico pre-analitico del campione biologico dalle sale operatorie ai laboratori, Pratica Medica & Aspetti Legali, V.12, N.1, 2018, https://journals.seedmedicalpublishers.com/index.php/PMeAL/article/view/1368/1710
-
J. Reason., Human Error, 1990, II Ed. Italiana, EPC Editore 2014.



















Scrivi un commento
Accedi per poter inserire un commento