Indice dell’articolo
Come guariscono le ferite?
La guarigione delle ferite cutanee (o anche detta riparazione) è la risposta dell’organismo al danno subito da parte di un tessuto cutaneo, e si riferisce al ripristino della sua funzione e architettura. Può avvenire in due modalità:
- Rigenerazione → completa restitutio ad integrum, ovvero la replicazione cellulare del tessuto danneggiato in tessuto funzionale.
- Cicatrizzazione → ripristino dell’integrità cutanea.
Il processo di riparazione tissutale è un’operazione complessa, ancora non del tutto compresa dalla scienza. Un processo continuativo che solo per esemplificazione può essere suddivisa in fasi distinte:
- emostasi e coagulazione;
- infiammazione;
- proliferazione e riepitelizzazione;
- rimodellamento e maturazione.
Ognuna di queste fasi è caratterizzata da un insieme di cellule coinvolte e specifiche reazioni infiammatorie, immunitarie, metaboliche e neuroendocrine.
Come si valuta la guarigione di una ferita?
Per valutare una ferita è necessario individuare in quale fase del processo di guarigione si colloca nel momento in cui la si osserva, ma soprattutto individuare la presenza o assenza di progressione tra le varie fasi, così da poter distinguere la fase in:
- acuta → le fasi progrediscono (in realtà si sovrappongono), la ferità è in via di guarigione;
- cronica → non c’è progressione e per qualche motivo (es. vascolare) la ferita si è bloccata in una particolare fase (es. nella fase infiammatoria). Una ferita in stallo viene definita cronica rispetto a quella fase.
- assente → non sviluppa alcuna fase al di là del danno, (es. non sviluppa infiammazione) e ciò la distingue dalla cronica.
Per valutare in quale fase si trova la ferita, possiamo usare degli indicatori che prendono in esame:
- l’aspetto dei tessuti perilesionali;
- l’aspetto del letto della ferita;
- i margini della ferita;
- l’essudato.
Essendo però, le fasi sovrapposte una all’altra e non discontinue, in continua transizione, per delinearne la natura useremo riferirci agli indicatori maggiormente predominanti. Se è più infiammata che proliferativa, la fase è infiammatoria.
Quali sono le fasi del processo di guarigione delle ferite cutanee?
Sebbene non sia necessario ricordarlo, il processo di guarigione delle ferite cutanee è suddiviso in diverse fasi solo per un fine didattico: far comprendere al lettore e allo studente quali siano gli eventi più rappresentativi di ogni singolo passo che porta una ferita dal danno alla guarigione. 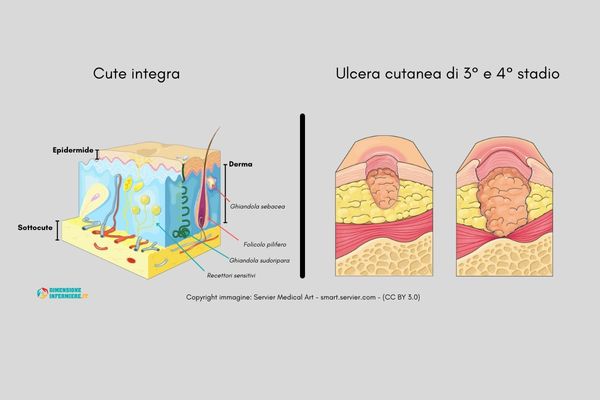
Emostasi e coagulazione
Quando un tessuto è danneggiato, la prima fase che interviene è quella dell’emostasi e della coagulazione. Il suo scopo è quello di fermare o ridurre l’emorragia così da preservare la funzionalità degli organi vitali qualora siano stati compromessi da un danno, pertanto ciò vale anche per le ferite cutanee degli arti periferici. Inoltre, la fase coagulativa ha l’obiettivo di creare una valida base architetturale su cui lavoreranno le successive fasi della guarigione. Al danno vascolare le tonache muscolari si costringono (per pochi secondi) per prima risposta immediata, almeno, fino a quando la cianosi tissutale provoca l’effetto opposto, ovvero una vasodilatazione che provoca la ripresa del sanguinamento: le cellule e le sostanze del sangue entrando in contatto con il collagene della matrice extracellulare attivano una cascata di eventi a catena. Questa reazione porta all’aggregazione delle piastrine, all’attivazione dei fattori della coagulazione, la formazione di una rete di fibrina. Tutto al fine di giungere al coagulo: un agglomerato di cellule (globuli rossi e bianchi, piastrine) e proteine (fibrina). La coagulazione non è solo un modo per ‘tamponare’ il danno vascolare: come un ponteggio attorno ad un edificio, permette agli operai di costruire una casa, è essa stessa l’impalcatura su cui le cellule tissutali riescono a portare il tessuto a guarigione. 
Infiammazione
A tandem segue la fase infiammatoria, una delle reazioni dell’organismo più fraintesa. Lungi da essere il problema, è invero parte della soluzione che l’organismo adotta per:
- difendersi dall’invasione degli organismi infettanti;
- rimuovere il tessuto non vitale e ormai danneggiato;
- ottenere un letto della ferita pulito;
- richiamare in situ le cellule implicate nel processo di guarigione.
- innesco;
- modificazioni vascolari;
- risposta cellulare.
Innesco
Le cellule tissutali che vanno incontro a necrosi in conseguenza di un danno emettono inequivocabili input biochimici. Segnali colti dalle cellule immunitarie, tra cui i mastociti e fagociti, che rispondono secernendo mediatori chimici come le citochine e regolando il processo infiammatorio.
Modificazioni vascolari
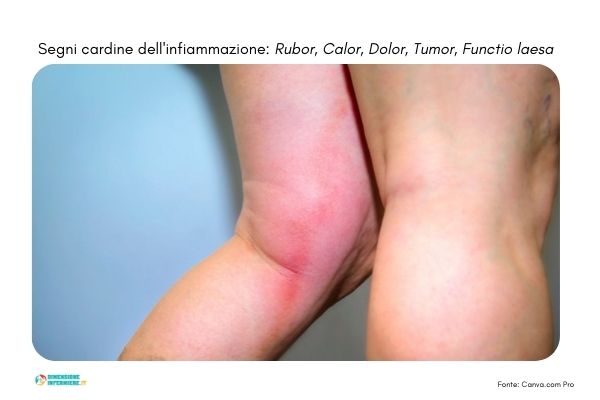
Innescate, i mastociti secernano istamina: un mediatore che provoca la vasodilatazione del microcircolo e l’aumento della distanza tra le cellule endoteliali, favorendo così la diapedesi e la migrazione delle cellule deputate alla fagocitosi, oltre ad un aumento dei leucociti grazie all’incremento dell’apporto ematico della zona interessata. Queste modificazioni vascolari sono le dirette responsabili dei segni cardinali dell’infiammazione ovvero rubor, calor, tumor, dolor e functio lesa. Nello specifico i segni cardine infiammatori possono essere così descritti:
- Rubor e calor → sono correlati all’iperemia, ad un accumulo di sangue nella zona interessata;
- Tumor → l’aumento di permeabilità vascolare e della pressione idrostatica comporta il riversamento di essudato extravascolare nei tessuti, un liquido ricco di cellule e sostanze che provocano il tipico gonfiore dell’infiammazione;
- Dolor → la pressione esercitata dai fluidi in eccesso sulle terminazioni nervose contribuiscono in parte alla sensazione del dolore nel sito infiammato;
- Functio laesa → la presenza di questi aspetti dell’infiammazione, insieme, comportano la perdita dell’uso e quindi della funzione del distretto corporeo.
Risposta cellulare
Un tessuto infiammato vedrà l’accumularsi di numerose cellule infiammatorie dal microcircolo, per migrazione dal sangue : neutrofili, macrofagi e linfociti si alternano in percentuali e presenza nell’essudato e nel tessuto, pur di portare a compimento la riparazione tissutale.
Infiammazione acuta e cronica
In condizioni di normalità, l’infiammazione è un processo auto-limitante. I componenti dell’infiammazione che distruggono microrganismi invasivi e tessuto necrotico, sono infatti in grado di distruggere anche il tessuto sano e vitale. Per far sì che la successiva fase di proliferazione abbia inizio, è necessario che quest’ultima si arresti ad un certo punto, e con essa anche l’azione dei mediatori chimici, le modificazioni vascolari e la migrazione leucocitaria (con l’eliminazione della popolazione residente per apoptosi). Se ciò, per qualsiasi motivo, non avviene, l’esito sarà una cronicizzazione dell’infiammazione che manterrà ‘in stallo‘ la ferita senza poter progredire nel processo di guarigione.
Proliferazione e ri-epitelizzazione
Terminata con successo la risposta infiammatoria, la ferita prosegue con la fase proliferativa. Anch’essa può essere suddivisa in varie sotto-fasi:
- angiogenesi
- migrazione e proliferazione dei fibroblasti
- deposizione della matrice extracellulare di nuova sintesi
- formazione di tessuto di granulazione
- contrazione della ferita
- riepitelizzazione e rimodellamento
Angiogenesi
È il processo da cui nascono e si formano i nuovi vasi sanguigni a partire dagli estremi vascolari del microcircolo sopravvissuto al danno tissutale. Fondamentale per l’approvvigionamento dei nuovi tessuti di nutrienti e per gli scambi metabolici, i neovasi invadono la matrice provvisoria e si formano a partire da quelli di piccolo calibro pre-esistenti al danno. L’attività di angiogenesi di ogni singolo capillare prosegue fino al raggiungimento di un altro capillare, formando con essa, per anastomosi, una fitta rete capillare in tutto il tessuto di granulazione. I vasi appena formati sono molto permeabili in quanto ancora immaturi, ciò causa l’aspetto turgido quasi edematoso del tessuto di granulazione.
Migrazione e proliferazione dei fibroblasti
Affinché la matrice provvisoria possa instaurarsi, è necessario reclutare i fibroblasti nel sito della ferita. Essi sono i sintetizzatori del collagene: indispensabili per la deposizione della matrice extracellulare di nuova sintesi.
Formazione della matrice extracellulare
La matrice extracellulare è la struttura proteica tridimensionale, estremamente complessa e per nulla inerte, in cui le cellule e le altre sostanze possono muoversi e comunicare nello spazio. Una disfunzione di questo intricato complesso macromolecolare può causare un rallentamento o la compromissione del processo di guarigione della ferita cutanea. 
Formazione del tessuto di granulazione
La matrice provvisoria contiene grandi quantità di acido ialuronico e fibrina che verranno progressivamente sostituite dal collagene e quindi dal tessuto di granulazione: l’unica base da cui la ferità può progredire verso la riparazione tissutale, che sia o no un restitutio ad integrum (cicatrice o tessuto vitale). Il tessuto di granulazione si presenta con un aspetto a granuli, dove ognuno di questi contiene un circuito di capillari in via di sviluppo; un tessuto fragile e facilmente traumatizzabile. In caso di un cambio della medicazione rovinoso o di detersione della ferita con la tecnica di sfregamento della garza in questa fase, danneggerà irrimediabilmente il neo-tessuto, ritardandone la guarigione.
Contrazione
Attuata da specifiche cellule chiamate miofibroblasti, lo scopo della contrazione della ferita è quella di ridurre il volume di tessuto da ricostruire, velocizzando nei tempi la guarigione.
Riepitelizzazione
Le cellule epiteliali basali ai margini della ferita e/o degli annessi cutanei sopravvissuti al danno, aumentano la loro attività mitotica sin dalle prime 12 ore, e non appena disponibile la matrice, migrano orizzontalmente in senso centripeto alla ferita, fermandosi solo quando incontrano i bordi migranti dell’altro versante. Una volta che l’epitelizzazione ha completato la sua opera, la membrana basale neo-formata, prolifica in cheratinociti al fine di ripristinare l’epitelio superficiale.
Conclusione della proliferazione
Così come la fase infiammatoria deve interrompersi per proseguire nella fase proliferativa, anche questa dovrà ad un certo punto interrompersi per proseguire nel processo di guarigione della ferita con il rimodellamento e la maturazione del nuovo tessuto. Una qualsiasi modificazione di questa interruzione, qualsiasi sia la causa, è fonte di problemi clinici come l’ipergranulazione, l’ipertrofia delle cicatrici o la formazione di cheloidi.
Rimodellamento
La riepitelizzazione non coincide con la guarigione. Prima che la ferita possa tornare ai livelli di forza tessile precedenti al danno, possono passare mesi, in alcuni casi persino anni. Che sia tessuto epiteliale funzionale o cicatrice, i processi di rimodellamento procedono a ricomporre la struttura architetturale del tessuto e della matrice, alterazioni di questo processo, come nelle altri fasi, comportano problemi al processo di guarigione in definitiva. Per questo motivo è bene continuare a tenere in sicurezza la cute che ha subito una riparazione tissutale anche per molto tempo dopo la guarigione. Infatti, fino a che tutte queste fasi non si siano concluse con successo, il rischio di recidive rimane sempre alto
Autore: Dario Tobruk
(seguimi anche su Linkedin – Facebook – Instagram)
Fonti scientifiche:
- Caula C. La riparazione tissutale. (in) Caula C, Apostoli A, Libardi A, Lo Palo E. “La valutazione del paziente con ulcere croniche. Perché guardare oltre il ‘buco’ nella pelle“. Maggioli Editore, 2018.
- Pontieri G.M. Elementi di Patologia Generale – Per i corsi di Laurea in professioni sanitarie. II ed. Piccin. 2007.
-
Tefft, J. B., Chen, C. S., & Eyckmans, J. (2021). Reconstituting the dynamics of endothelial cells and fibroblasts in wound closure. APL bioengineering, 5(1), 016102. https://doi.org/10.1063/5.0028651
Una delle fonti di questo articolo è: “La valutazione del paziente con ulcere croniche“. Questo testo, pensato e scritto da infermieri con pluriennale esperienza e una formazione specifica nel settore del wound management, propone nozioni teoriche e strumenti pratici per capire quale ulcera e in quale paziente abbiamo di fronte, e definire quali obiettivi e quali esiti dobbiamo valutare e devono guidare i nostri interventi.
La valutazione del paziente con ulcere croniche
La valutazione del paziente con ulcere croniche
Quando, nelle corsie dei reparti, o dai lettini degli ambulatori, oppure durante gli eventi formativi o in occasione degli stage/ tirocini dei corsi di laurea e master universitari, si pone la fatidica domanda: “Cosa serve per ottenere la guarigione di un’ulcera cronica?”, comunemente la risposta è un lungo elenco di medicazioni, dispositivi e tecnologie tra i più disparati. Oggi più che mai è invece necessario (ri)orientare l’assistenza limitata e limitante generata da questa prospettiva che non riesce ad andare oltre al “buco che c’è nella pelle”, restituendo centralità alla persona con lesioni cutanee; occorre riaffermare che il processo di cura deve essere basato su conoscenze approfondite, svincolate da interessi commerciali, fondate su principi di appropriatezza, equità, sostenibilità e in linea con il rigore metodologico dell’Evidence Based Nursing/Medicine che fatica ad affermarsi. Questo testo, pensato e scritto da infermieri con pluriennale esperienza e una formazione specifica nel settore del wound management, propone nozioni teoriche e strumenti pratici per capire quale ulcera e in quale paziente abbiamo di fronte, e de- finire quali obiettivi e quali esiti dobbiamo valutare e devono guidare i nostri interventi. Nello specifico, la prima sezione del volume affronta alcune tematiche propedeutiche alla valutazione delle ulcere croniche, offrendo al lettore una discussione approfondita sui meccanismi della riparazione tessutale normale e quelli attraverso cui un’ulcera diventa cronica; segue una panoramica di questa tipologia di lesioni cutanee. La seconda sezione entra nel dettaglio delle varie fasi in cui si articola il percorso strutturato della valutazione con cui realizzare la raccolta di informazioni e dati sulla base dei quali formulare un giudizio clinico e guidare, in maniera consapevo- le e finalizzata, gli interventi di trattamento delle ulcere croni- che, come è richiesto ai professionisti della salute di oggi.Claudia Caula, infermiera esperta in wound care. Direzione delle Professioni Sanitarie. AUSL Modena.Alberto Apostoli, podologo; infermiere esperto in wound care; specialista in assistenza in area geriatrica; specialista in ricerca clinica in ambito sanitario. Azienda ASST Spedali Civili di Brescia.Angela Libardi, infermiera specializzata in wound care. ASST Sette Laghi – Varese.Emilia Lo Palo, infermiera specializzata in wound care. Ambulatorio Infermieristico Prevenzione e Trattamento Lesioni Cutanee; Direzione delle Professioni Sanitarie. Azienda ASST Papa Giovanni XXIII di Bergamo.
Claudia Caula – Alberto Apostoli – Angela Libardi | Maggioli Editore 2018




















Scrivi un commento
Accedi per poter inserire un commento