Sei un professionista sanitario e, per motivi lavorativi o di crescita professionale, vuoi imparare a leggere l’ECG? In molti reparti e contesti assistenziali, la capacità di comprendere e interpretare correttamente un elettrocardiogramma è fondamentale per prendersi cura del paziente in modo adeguato.
Ma per poter intervenire nel momento giusto, bisogna prima essere in grado di leggere e interpretare l’elettrocardiogramma, o almeno distinguere un tracciato normale da uno patologico.
In questo articolo un riassunto del corso di interpretazione dell’ECG, estratto dal manuale “ECG Facile” e pensato per offrire un metodo progressivo nella lettura dell’elettrocardiogramma.
Indice
- Come leggere l’ECG? Imparare l’elettrocardiogramma un passo alla volta.
- Il metodo di lettura sequenziale dell’elettrocardiogramma e l’approccio al paziente
- Frequenza
- Ritmo
- Onda P
- Intervallo PQ o PR
- Complesso QRS
- Tratto ST
- Onda T
- Intervallo QT
- Asse elettrico
- Cos’altro devo sapere per interpretare l’elettrocardiogramma?
Come leggere l’ECG? Imparare l’elettrocardiogramma un passo alla volta.
Un’attenta lettura progressiva dei segni grafici dell’elettrocardiogramma, la comprensione basilare della loro natura ed un’esposizione metodologica delle aritmie dissertate ci renderà in grado di interpretare l’elettrocardiogramma e acquisire, con il tempo e lo studio, la capacità di riconoscere la maggior parte dei ritmi patologici.
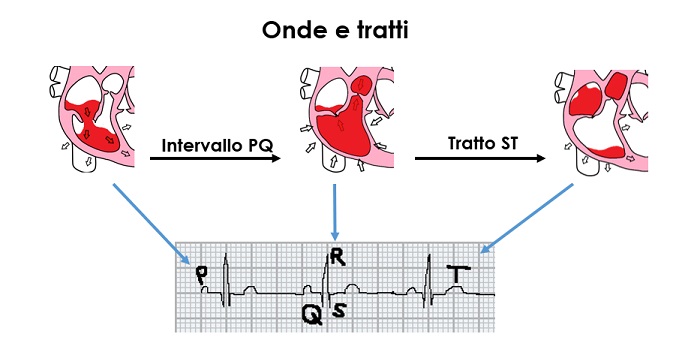
Così come per imparare a leggere, dobbiamo imparare le singole lettere dell’alfabeto, e riuscire a dare un senso alle parole e alle frasi, così per “leggere” l’elettrocardiogramma, e capire cosa vuole dirci il cuore del nostro paziente, è necessario dare un senso al singolo segno grafico che si presenta ai nostri occhi (sottoforma di onde e di tratti nel tracciato).
L’alfabeto del ciclo cardiaco
Ogni evento elettrico che osserviamo nel tracciato corrisponde ad un evento meccanico del ciclo cardiaco. Sarà quindi fondamentale conoscere il significato di ogni singola onda o tratto.
Come ogni suono corrisponde ad una lettera, così ogni segno elettrocardiografico corrisponde ad una fase del ciclo cardiaco. Il ciclo cardiaco, in quanto tale, è un susseguirsi e ripetersi di eventi. Qualunque sia il punto da cui partiamo per descriverlo, lo ritroveremo.
In sintesi, quello che devi sapere è che nell’interpretazione di un elettrocardiogramma ogni evento elettrico che vedi nel tracciato ecg, corrisponde ad un evento meccanico nel cuore (se hai bisogno di ripassare il ciclo cardiaco clicca qui).
Qual è il risultato minimo che un infermiere, ma anche un professionista sanitario, o uno studente di medicina e specializzando (e spesso anche medici non specialisti in cardiologia) dovrebbero sempre raggiungere quando ci si approccia al tracciato elettrocardiografico?
- riconoscere efficacemente un ECG patologico con strumenti pratici e rapidi;
- identificare e segnalare segni di possibile patologia al cardiologo o altro specialista competente;
- discriminare situazione di emergenza/urgenza da valutazione differibile (uso adeguato delle risorse)
Se stai cercando un manuale per imparare a leggere e interpretare l’elettrocardiogramma in maniera semplice ed efficace, sei nel posto giusto!
Questo articolo non è che una minima parte del manuale “ECG Facile: dalle basi all’essenziale”, un testo alla portata di tutti e che continua a ricevere un numero crescente di recensioni positive su Amazon, per la sua semplicità le fare apprendere le basi essenziali della lettura dell’ECG. È disponibile anche su MaggioliEditore.it.
Il manuale ha il solo scopo di farei sviluppare un unico superpotere al lettore: saper discriminare un tracciato normale da uno patologico, sapere quando dovrete segnalarlo al medico responsabile, e possibilmente salvare la vita del paziente. Niente di più, niente di meno.
ECG facile: dalle basi all’essenziale
ECG facile
Quando un infermiere entra in un nuovo contesto lavorativo, viene investito da un’onda di gigantesche proporzioni di protocolli, nozioni, dinamiche, relazioni e migliaia di cose da sapere. Fortunatamente, però, la saggezza professionale insegna che le cose hanno, alla fine, sempre la stessa dinamica: prima è tutto difficile, poi diventa normale, e prima o poi le cose si faranno semplici. È un ciclo che si ripete. Quale che sia il reparto o il servizio, prima si affronterà la montagna e prima si potrà godere della vista incantevole dei picchi a fianco delle nuvole, e scendere a valle soddisfatti del cammino, pronti per la prossima sfida. L’interpretazione dell’elettrocardiogramma è una di queste sfide. Lo scopo di questo breve manuale è guidare il sanitario, per quanto sia possibile, verso il pendio più semplice da scalare, aiutandolo passo dopo passo ad acquisire gli strumenti per non cedere mai di fronte alle avversità. A differenza dei numerosi manuali di autoapprendimento all’interpretazione dell’ECG disponibili nelle librerie e sul mercato, questo testo non è stato pensato per medici, ma è scritto e pensato per il personale sanitario come l’infermiere o, se volete, il tecnico sanitario perfusionista o di radiologia, che ogni giorno si confrontano con questo meraviglioso strumento di indagine. Il manuale tra le vostre mani ha il solo scopo di farvi sviluppare un unico superpotere: saper discriminare un tracciato normale da uno patologico, sapere quando dovrete segnalarlo al medico, e possibilmente salvare la vita del paziente. Scusate se è poco! Dario Tobruk Infermiere di area critica, ha lavorato in Cardiologia e UTIC e si è specializzato in ambito cardiologico. Da sempre persegue l’obiettivo di occuparsi di informazione, divulgazione e comunicazione medico-scientifica. In collaborazione con la casa editrice Maggioli, ha fondato dimensioneinfermiere. it, che tuttora dirige.
Dario Tobruk | Maggioli Editore 2021
16.63 €
Il metodo di lettura sequenziale dell’elettrocardiogramma e l’approccio al paziente
È normale, per chi non abbia dimestichezza con la lettura dell’elettrocardiogramma, che tutti questi segni possano apparire come un ghirigori senza significato ma, se impariamo a guardare un aspetto del tracciato alla volta, ecco che tutto comincia ad assumere un senso, e ciò che agli occhi appariva indecifrabile inizia a diventare un cuore che palpita e che vuole dirci qualcosa di sé.
Ma cosa vuol dire leggere in maniera sequenziale il tracciato ecg? Vuol dire appurare ogni singolo tratto, onda elettrica o segno grafico. Uno alla volta. Il metodo classico prevede di seguire in ordine il controllo di:
- Frequenza
- Ritmo
- Onda P
- Intervallo PQ/PR
- Complesso QRS
- Tratto ST
- Onda T
- Intervallo Qtc
- Asse elettrico
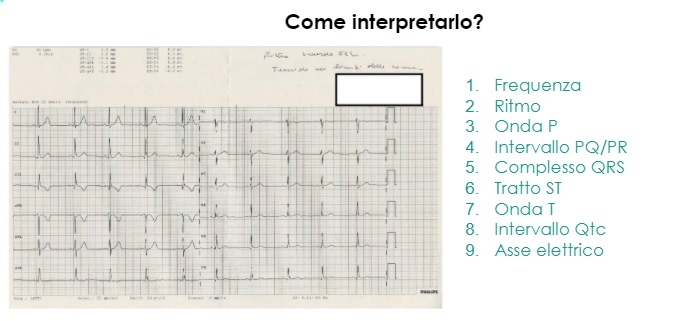
L’approccio sistematico, può variare da operatore a operatore, ma la sequenza qui consigliata è essenzialmente il metodo più facile per prendere confidenza con l’interpretazione dell’esame elettrocardiografico.
Inoltre, prima di approcciarsi al paziente è necessario aver già valutato i suoi precedenti tracciati elettrocardiografici. Cosa dovremmo valutare prima di leggere l’elettrocardiogramma di un qualsiasi paziente? Almeno questi tre elementi:
- L’ultimo elettrocardiogramma utile, preferibilmente se presente diagnosi del cardiologo. È un ritmo sinusale? Se no, qual è la diagnosi?
- L’anamnesi pregressa e remota del paziente (ad es. presenza di fibrillazioni atriali recidivanti? Blocco di branca o blocchi atrioventricolari di diversi gradi?).
- Diagnosi e attuale quadro clinico (sintomatologia e parametri vitali)
Frequenza
Con frequenza cardiaca si intende il numero di battiti cardiaci al minuto (bpm). Può aumentare o diminuire in base alle richieste dell’organismo.
La maggior parte delle persone che svolge un normale stile di vita presenta una frequenza cardiaca tra i 60 e gli 80 bpm. Possiamo definire questo range di valori come normofrequente o normocardico.
In condizioni di riposo un ritmo inferiore a 50 bpm verrà chiamato bradicardia e un ritmo superiore a 100 bpm, tachicardia. Ricordiamo che, nell’adulto sportivo a riposo, una frequenza al di sotto dei 50 bpm, sarà comunque intesa come bradicardia, ma non dovrebbe, presa singolarmente e decontestualizzata dalla persona, essere considerata patologica poiché dovuta alla maggiore efficienza generale dell’organismo.
Come riportato nell’articolo sul sistema di conduzione del cuore, la frequenza cardiaca intrinseca è generata dall’attività autodepolarizzante del nodo senoatriale, ma è il sistema nervoso autonomo che, in base alle richieste generali dell’organismo, la aumenta e la riduce attraverso la stimolazione simpatica e parasimpatica.
Questo denota che, quando ci si approccia al tracciato ecg, la frequenza cardiaca è un’informazione utile solo se si è in grado di contestualizzarlo all’interno della cornice clinica in cui è stato registrato:
- Il paziente è bradicardico? Di nuova insorgenza in un paziente normofrequente o è sempre stata riscontrata in un paziente giovane con un’attività sportiva documentata? È possibile chiedere al paziente stesso o farsi portare documentazione pregressa (un paziente sportivo ha sicuramente in archivio numerose visite cardiologiche e tracciati per le idoneità sportive).
- Tachicardico? È normale se il paziente, in base alle condizioni di partenza, ha svolto un’attività fisica e tende a normalizzarsi con il riposo. Negli altri casi, possiamo considerarlo ancora normale o no? La febbre quando presente, ad esempio, può spiegarla?

Due metodi rapidi per la misura della frequenza in un ritmo regolare si basano sul conteggio dei quadrati formati da 5 mm della carta millimetrata:
- Metodo A:
- Contare il numero di cicli (in base agli apici del complesso QRS, vedi figura sopra) all’interno dello “slot”, porzione di spazio indicata nella carta millimetrata ecg, e che corrisponde a tre secondi di eventi nel tempo (o 15 quadrati): moltiplicare il numero dei battiti prima per 2 e poi per 10.
- Nell’immagine sopra: numero di R in uno slot di tre secondi x 2 ⟶ 5 picchi x 2= 10 ⟶ 10 x 10 = frequenza 100 battiti al minuto.
- Metodo B:
- Contare il numero di quadrati (5 mm cad.) presenti tra un’onda R e la successiva: dividere 300 per il numero trovato.
- Nell’immagine sopra: 3 quadrati tra R-R → 300/3 = 100 battiti al minuto.
- Contare il numero di quadrati (5 mm cad.) presenti tra un’onda R e la successiva: dividere 300 per il numero trovato.
Come dimostrato, i metodi sono equivalenti nella verifica della frequenza cardiaca e l’uso di uno o dell’altro dipende da caso a caso.
A volte un metodo è più utile rispetto all’altro e solo l’esperienza renderà in grado di verificare quando usarne uno piuttosto che l’altro.
Ritmo
Nel contesto dell’esame elettrocardiografico il ritmo può essere definito come la presenza o assenza di regolarità nell’equidistanza tra i vari elementi del tracciato (come gli intervalli R-R). Può essere regolare o irregolare.
Un ritmo sinusale è un ritmo regolare che possiede una regolarità ritmica con variazioni inferiori al 10%, in cui sia presente l’onda P, seguita da un complesso QRS e in cui tutti gli intervalli concordano con i limiti di normalità che definiremo più avanti nell’articolo.
Lievi irregolarità del ritmo (e quindi della frequenza), comuni in molti pazienti, sono generalmente indotte dal respiro. In questo caso parliamo di aritmia sinusale respiratoria e seppure il termine suoni patologico, se compresa all’interno dell’intervallo di tolleranza sopra citato, non lo è, poiché la frequenza cardiaca accelera e decelera fisiologicamente in correlazione dell’inspirazione e dell’espirazione.
Primi segni di un ritmo sinusale
La distanza (vedi immagine sotto) negli intervalli R-R sono sempre equidistanti (inclusa una minima variazione respiratoria compresa nel range accettabile del 10%(100 bpm – 93 bpm).
Se per ogni battito l’onda P è presente e precede un complesso QRS, siamo probabilmente di fronte a un ritmo sinusale. Parleremo di ritmo irregolare quando le distanze negli intervalli R-R non sono equidistanti (considerata la tolleranza del 10% in un ritmo sinusale).
Cambiamenti repentini di frequenza, battiti prematuri seguiti da pause compensatorie, extrasistole, possono interrompere questa regolarità e indurci a supporre che il ritmo sia disturbato nella sua regolarità.
Molte aritmie cardiache disturbano questa regolarità: fibrillazione atriale, blocchi atrioventricolari, e altre ancora. In questi casi, se non è già nota la patologia, deve essere avvertito il cardiologo.
Ad esempio, il riscontro di una patologia come la fibrillazione atriale, deve essere immediatamente trattata (cardioversione elettrica o trattamento farmacologico) in quanto può causare gravi complicanze come l’ictus.

Altre cause di irregolarità di un ritmo sinusale, possono essere le extrasistoli: impulsi causati da focus ectopici in atrio o in ventricolo e che, fuori dal ritmo normale, innescano delle contrazioni spesso inefficaci. La presenza di extrasistoli ventricolari premature, o PVC, può alterare un ritmo regolare provocando pause compensatorie e alterazione della regolarità.
Se non frequenti, sono del tutto innocue e asintomatiche, e la causa, se non per alcune cardiopatie, spesso è reversibile (stress, caffeina).
Quando molto frequenti invece, e quando si alternano costantemente a battiti normali, possono essere sintomatiche di anomalie del ritmo come il bigeminismo o il trigeminismo.
In questo caso le cause possono essere varie, dallo stress alle malattie cardiovascolari, dall’ipokalemia all’ipertiroidismo.
Il riscontro deve essere segnalato e in seguito monitorato fino al suo auspicabile rientro, verificando se è un caso isolato o meno per un eventuale trattamento farmacologico.
Considerazioni e implicazioni cliniche in merito alla frequenza
- Se l’onda P è presente e precede il complesso QRS, siamo davvero certi di essere di fronte a un ritmo sinusale e regolare?
- Ritmo irregolare? Se non è già nota la patologia, deve essere avvertito il cardiologo.
- Extrasistole che alterano un ritmo sinusale, rientrano o no?
Onda P
L’onda P è la prima delle onde analizzate quando ci si approccia alla lettura del tracciato. Rappresenta, elettricamente, i fenomeni meccanici che coinvolgono gli atri, a partire dall’attivazione del nodo senoatriale.
Sebbene in troppi riassumono il ciclo cardiaco in sole due fasi, in una sistole e in una diastole, nella realtà dei fatti è suddiviso in ben sette fasi, in cui l’atrio ha un ruolo proprio poiché detiene una sua fase sistolica denominata “sistole atriale”.
L’onda P rappresenta quindi la depolarizzazione e la trasmissione dell’impulso dal nodo senoatriale, attraverso le vie internodali e il fascio di Bachman, per raggiungere tutto il miocardio atriale, precedendo, a questo punto, la contrazione sistolica di entrambi gli atri.

Cerchiamo l’onda P soprattutto nelle derivazioni che guardano il vettore elettrico venirgli incontro: quindi D1, D2. Questo è dovuto al fatto che il vettore dell’onda P, che origina dal NSA in atrio destro, punta verso il basso e a sinistra, quindi sarà sicuramente positiva in D2, ma è sicuramente negativa in aVR (è la derivazione che vede il vettore allontanarsi).

Considerazioni e implicazioni cliniche in merito all’onda P
Se l’onda P è presente verifichiamo:
- Ad ogni P segua un QRS, ogni QRS sia seguito da un’onda P.
- Verifica la forma e la polarità (positiva o negativa).
- Frequenza: ci sono tante onde P quanti QRS? La frequenza delle onde P è uguale a quella dei complessi QRS?
Se non è presente l’onda P o è irregolare e caotica:
- La presenza di onde caotiche e irregolari, dove invece ci aspettiamo la presenza di un’onda P, dovrebbe far sospettare una fibrillazione atriale.
- La presenza di onde “a dente di sega” chiamate onde F è probabilmente il segno di un flutter atriale.

- l’assenza di onde P e di ritmi irregolari invece, possono essere un segno di un ritmo giunzionale di scappamento:
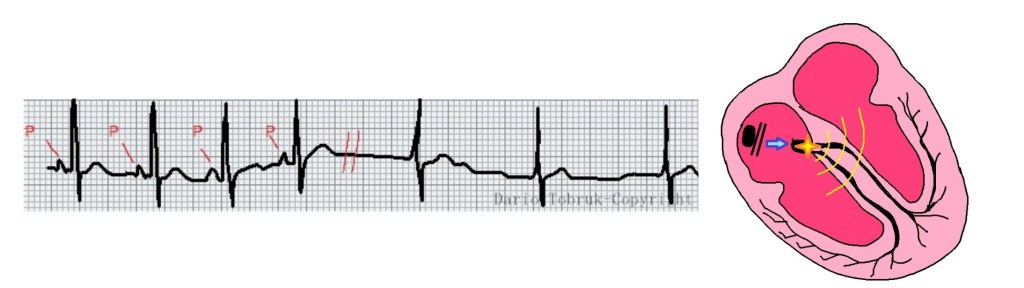
Alcuni casi in cui valutare l’intervento immediato del medico:
- Se è presente l’onda P ma la sua frequenza è francamente diversa da quella dei complessi QRS è bene allertare un cardiologo per il sospetto di blocchi atrioventricolari, persino una dissociazione atrioventricolare.
- Se la forma (o la polarità) è ambigua o bizzarra, o varia continuamente è da far valutare ad un cardiologo (segnapassi migrante? Dilatazione atriali? Ecc…).
- Se l’onda P è invertita nelle derivazioni in cui ci aspettiamo di averla positiva o peggio in tutte le derivazioni, andrà valutato se retrocondotta (possibile ritmo giunzionale) o bifasica (dilatazione atriale).
- Tutti i casi in cui l’assenza dell’onda P non è nota.
Intervallo PQ o PR
L’intervallo PQ o intervallo PR è quel segmento grafico-temporale nel tracciato che intercorre tra l’inizio dell’onda P e l’inizio del complesso QRS. Nel ritmo sinusale, rappresenta il tempo che l’impulso impiega a percorrere il sistema di conduzione: dal nodo senoatriale alla fine delle fibre del Purkinje.
Tuttavia, a livello clinico è importante perché un suo aumento suggerisce un’alterazione della conduzione dell’impulso al di sotto del nodo atrioventricolare.
I valori normali di questo evento dovrebbero essere compresi tra i 3 e i 5 mm, ovvero tra 0,12s 0,2s. Un tempo superiore deve far sospettare uno dei blocchi atrioventricolari (BAV, vedi articolo dedicato).
Nella figura sotto, l’intervallo PQ misura, dall’inizio dell’onda P all’inizio del complesso QRS, quattro millimetri, ovvero 0,16 ms, perfettamente all’interno dei limiti di normalità.
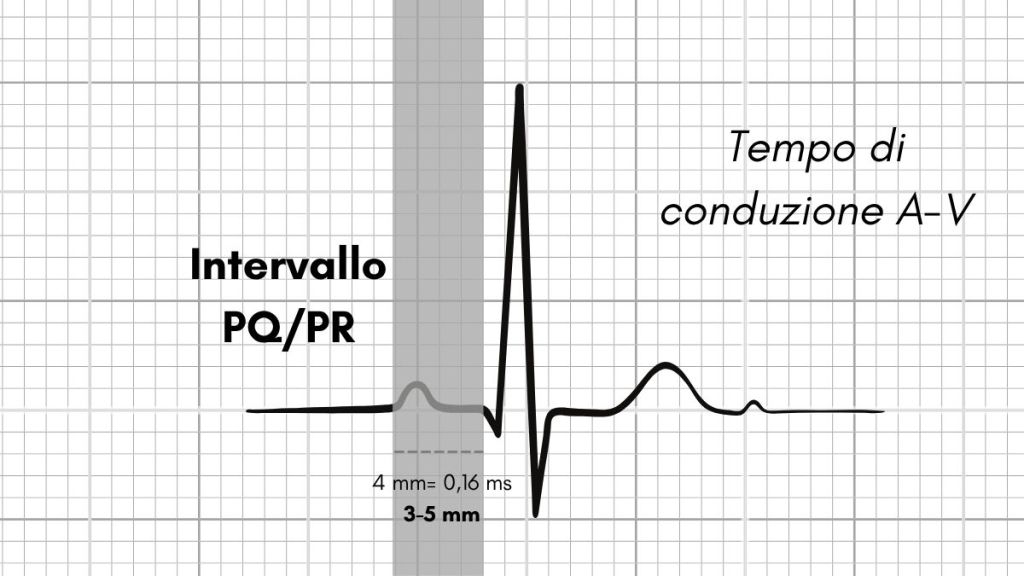
Considerazioni e implicazioni cliniche in merito all’intervallo PQ/PR
La distanza tra l’onda P e l’inizio del complesso QRS è nei limiti?
- Si, la durata dell’intervallo PR è compreso tra 3-5 mm (3-5 quadratini):
- Com’è la morfologia della linea isoelettrica? Un intervallo PR sopra o sottoslivellato, ovvero che non sosta sulla linea isoelettrica, ma come da figura sotto è alterato, in una o più derivazioni, deve essere valutato da un medico in quanto segno di possibile segno patologico (pericardite, infarto atriale?).
- No, è maggiore di 5 mm:
- la distanza aumenta o rimane costante? In entrambi i casi possibile BAV? Se non noto deve essere valutato.
- È minore di 3 mm?
- nell’intervallo PQ è presente onda delta e QRS che appare slargato? Possibile Sindrome di Wolf-Parkinson-White (vedi parte Patologie Cardiache e il 4° esempio di intervallo PQ nella figura XX “Intervallo PQ”).
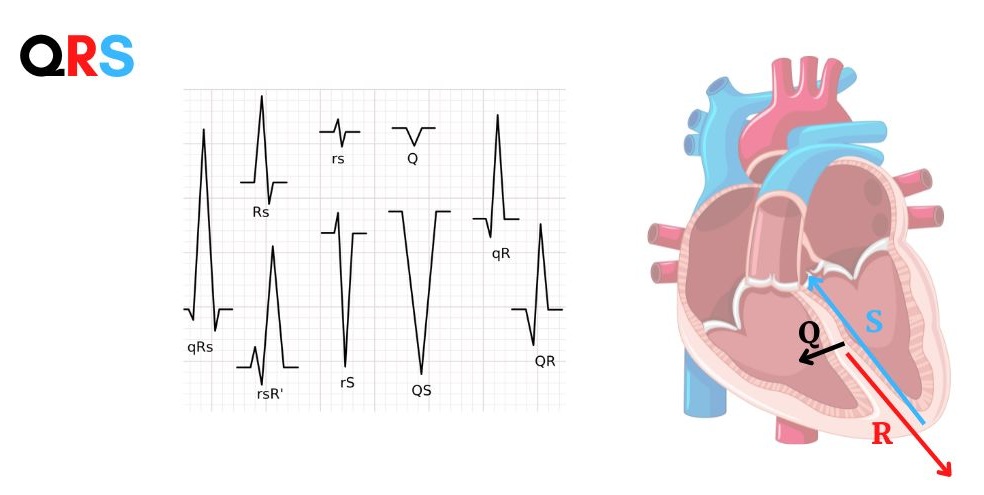
Complesso QRS
Il complesso QRS è la rappresentazione elettrografica della depolarizzazione ventricolare e quindi della sua contrazione. Per il fatto che la massa del ventricolo destro è nettamente inferiore rispetto a quella del ventricolo sinistro, possiamo affermare che il complesso rappresenti sostanzialmente i vettori miocardici coinvolti nella depolarizzazione ventricolare sinistra.
È formato da 3 onde consecutive (Q↓, R↑, S↓) che insieme rappresentano singolarmente i tre macrovettori ventricolari che si manifestano durante la sistole ventricolare.
L’onda Q, piccola e negativa, rappresenta la depolarizzazione del setto interventricolare. Il vettore elettrico settale è diretto in basso e verso destra, quindi le derivazioni sinistre come D1 la vedranno allontanarsi e l’onda verrà deflessa sotto la linea isolelettrica, mentre le derivazioni destre come aVR la registrano come una deflessione positiva in quanto il vettore tende ad arrivargli incontro.
L’impulso, superato il setto e raggiunto il ventricolo, depolarizza il ventricolo dall’apice verso la base (dal basso verso l’alto). Il vettore elettrico della depolarizzazione ventricolare apicale, l’onda R, è diretto verso il basso e a sinistra quindi le derivazioni inferiori (aVF) e sinistre (aVL) la registrano come una deflessione positiva.
Infine l’impulso, terminando il viaggio attraverso le fibre del Purkinje, depolarizza la zona basale del ventricolo, causando un vettore, l’onda S, che va verso sinistra e verso l’alto, in questo modo la derivazione inferiore aVF la registra come negativa.
Da ciò si determina la varietà di presentazione del complesso QRS nelle derivazioni: ogni singola onda del complesso QRS ha una sua direzione e intensità, ed ogni derivazione la registrerà in base al proprio punto di vista, in ragione di ciò chiameremo il complesso in base a cosa vedremo: RS, QS, ecc…
Considerazioni e implicazioni cliniche in merito al complesso QRS
Un complesso QRS fisiologico è negativo in aVR, positivo in D1,D2, AVF, AVL; l’onda R cresce quasi progressivamente da V1 a V6. La prima cosa da controllare in un complesso QRS è la sua durata che deve essere compresa tra 0,08 – 0,1 ms (2 – 2,5 mm).
Se la durata del complesso rispetta questo limite, possiamo supporre che l’impulso sia perlomeno sopraventricolare. Se preceduto dall’onda P possiamo essere certi che l’impulso parte dal nodo senoatriale e che ha raggiunto il ventricolo. Con questi pochi concetti, abbiamo gran parte degli strumenti per riconoscere un ritmo sinusale.
La durata del complesso è nei limiti (2 o 2,5 mm)?:
- Si, è stretto.
- L’impulso è preceduto dall’onda P? È sinusale?
- No, è “slargato”.
- L’impulso è preceduto dall’onda P? Probabilmente parte dall’alto (Blocco di branca) o è una PVC (focus ventricolare)?
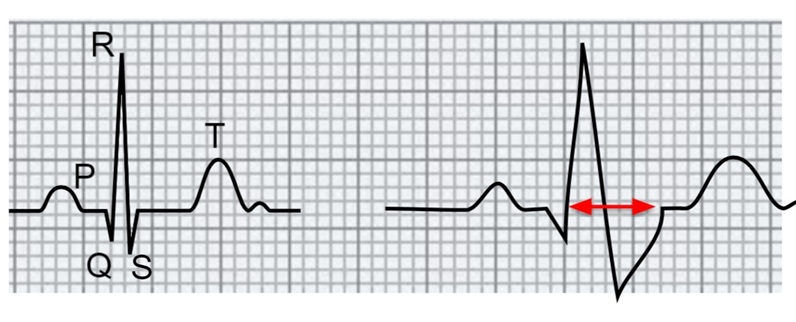
Tratto ST
Con tratto ST si definisce quella porzione del segno elettrocardiografico che inizia quando finisce il complesso QRS e termina all’inizio dell’Onda T (l’ultima onda dopo il complesso QRS).
Chiameremo punto J, la fine del complesso QRS e l’inizio del tratto ST. Come si vede dall’immagine, nel primo complesso il tratto ST è normale, nel secondo è sopraslivellato e nel terzo sottoslivellato. Maggiori approfondimenti nell’articolo sui segni predittivi dell’infarto miocardico all’elettrocardiogramma.

Considerazioni e implicazioni cliniche in merito al complesso QRS
Prendi un righello e traccia con una matita la linea che sosta sulla isoelettrica, come riportato nell’immagine sopra. Confronta le due linee e cerca di capire se:
- Il tratto ST combacia con la linea isoelettrica, allora non ci sono segni di infarto miocardico (il che non esclude la patologia a prescindere, potrebbero non essere ancora visibili all’ECG).
- Il tratto ST presenta nuove alterazioni di 1 mm sopra o sotto la linea isoelettrica in almeno due derivazioni contigue e territoriali (es. anteriori). Se il pz è giovane e senza fattori di rischio per IMA, un sopraST in tutte le derivazioni dovrebbe far sospettare una pericardite piuttosto che un infarto esteso su tutte le pareti cardiache. Necessità di immediata valutazione medica in ogni caso.
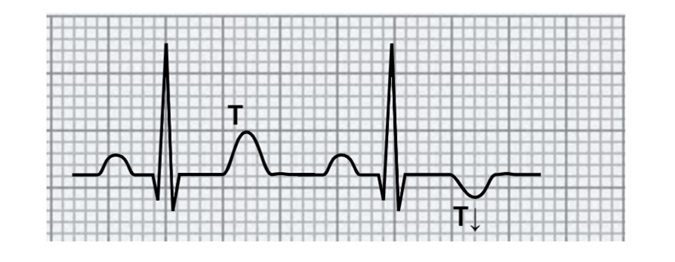
Onda T
L’onda T è la piccola onda simmetrica appena dopo il complesso QRS. Rappresenta la ripolarizzazione ventricolare: il suo vettore è direzionato verso il basso e a sinistra, a volte di bassa intensità, potrebbe non essere visualizzabile e positiva in tutte le derivazioni.
Positiva nella maggior parte delle derivazioni, è sicuramente negativa in aVR ma può presentarsi fisiologicamente negativa in V1 e in V2.
Grande varietà di presentazione in persone diverse rendono la sua analisi difficile, il consiglio è quello di disporre di un tracciato già valutato da un cardiologo per confrontarlo con i successivi.
Ciò che è fondamentale analizzare nel tracciato riguardo l’onda T è la sua polarità, ovvero se si trova sopra o sotto la linea isoelettrica, e la sua morfologia, rispetto ai precedenti tracciati. La polarità e la morfologia dell’onda T:
Considerazioni e implicazioni cliniche in merito all’onda T
Ciò che è fondamentale analizzare nel tracciato riguardo l’onda T è la sua polarità, ovvero se si trova sopra o sotto la linea isoelettrica, e la sua morfologia, rispetto ai precedenti tracciati. La polarità e la morfologia dell’onda T:
- generalmente positiva nella maggior parte delle derivazioni;
- fisiologicamente negativa in alcune derivazioni in rapporto a sesso ed età;
- se negativa in tutte le derivazioni o almeno in due derivazioni contigue e territoriali, quando in precedenza positiva, siamo di fronte ad una possibile suggestione di ischemia, a maggior ragione se accompagnata da dolore toracico o altro sintomo tipico (ma anche atipico), è bene segnalarlo.
- se la morfologia è alterata, valutare se appuntita, negativa, gobba successiva ad una pausa; anche in questi casi segnalare se non già noto.
Intervallo QT
L’intervallo QT rappresenta il periodo dall’inizio della depolarizzazione ventricolare (inizio complesso QRS) alla fine della ripolarizzazione (fine onda T), ed esprime il tempo che i ventricoli impiegano per depolarizzarsi e ripolarizzarsi. I valori normali sono compresi tra 300 e 440 ms, ma è bene ricordare che l’Intervallo QT deve essere indicizzato in base alla frequenza (QTc), maggiore è la frequenza minore sarà l’intervallo QT. Per definirlo allungato è necessario apprendere una formula molto complessa, la cosiddetta formula di Bazett, la cui conoscenza esula dagli obiettivi di questo articolo.
Per una grossolana e veloce individuazione di un intervallo QT normale (considerati i limiti del metodo), si può usare, invece questo metodo spannometrico:
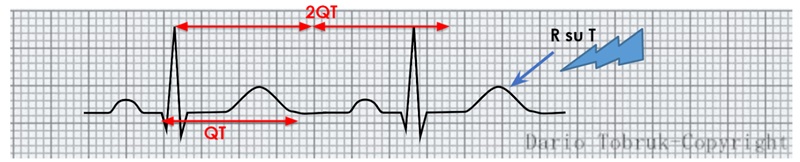
In caso contrario dobbiamo considerare la possibilità di una sindrome del QT allungato, condizione che può essere ereditaria o acquisita. Nel primo caso è dovuta ad alterazioni genetiche dei canali ionici che provocano un malfunzionamento del trasporto degli ioni coinvolti nei processi di polarizzazione cellulare, mentre nel secondo caso i responsabili potrebbero essere alcuni trattamenti farmacologici (come gli antipsicotici) che provocano un aumento iatrogeno del QT.
In entrambi i casi, un intervallo QT allungato predispone al rischio di aritmie maligne, a causa dell’aumento della fase di vulnerabilità (l’onda T) in cui un eventuale extrasistole ventricolare può innescare tachicardie ventricolari, torsioni di punte e fibrillazioni ventricolari. Questo fenomeno è chiamato “R su T”.
Asse elettrico
L’analisi dell’asse cardiaco è uno dei passaggi più difficili in chi si appresta alla lettura e all’interpretazione dell’elettrocardiogramma. In sostanza, indica la direzione della somma di tutti i vettori elettrici che coinvolgono i fenomeni elettromeccanici cardiaci. Alterazioni rispetto la norma che non siano già note andranno segnalate. Per misurare la direzione dell’asse cardiaco sul piano frontale, si usa il sistema di riferimento esassiale o di Cabrera B1: una convenzione con cui si descrive un diagramma con 12 direzioni e relativo angolo d’asse.
Un asse elettrico normale è compreso tra -30° (coincidente con aVL) e + 90° (coincidente con aVF). Una deviazione da questo range nel tracciato dell’adulto, deve essere valutato dal cardiologo in quanto suggestivo di patologie cardiache di diversa natura.
Per una valutazione rapida di un asse elettrico normale esistono diversi metodi spannometrici e in una certa misura approssimativi che comunque hanno dimostrato una loro utilità nell’esperienza clinica degli operatori sanitari che li impiegano. Il metodo più rapido e che non implica analisi approfondite che esulano da una rapida interpretazione dell’elettrocardiogramma è quello che segue.
Come individuare un asse elettrico normale
Se al tracciato ECG le derivazioni D1 e AvF sono positive (sopra la linea isoelettrica) allora possiamo presupporre che l’asse elettrico sia normale, altrimenti è da valutare.
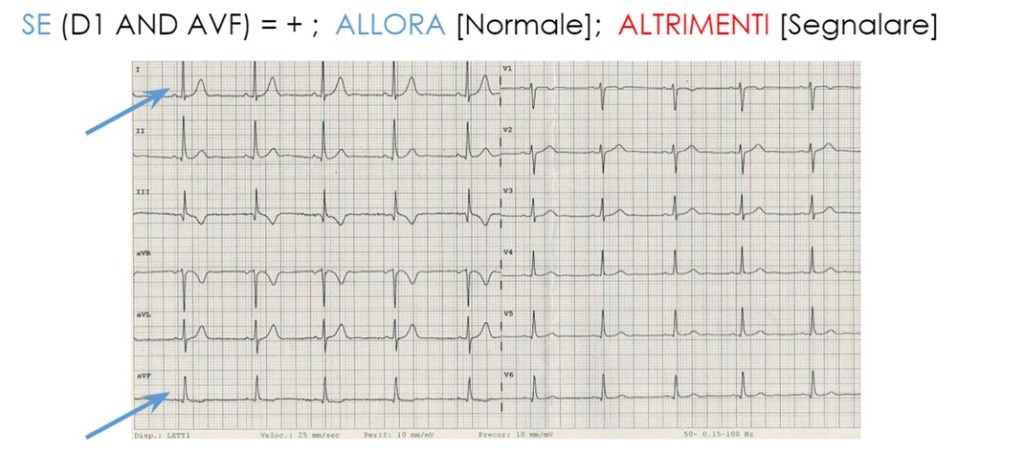
Nel caso e considerato che, entrambi sono positivi, il vettore elettrico somma non può che essere compreso tra queste due derivazioni (tra 0° e +90°) e quindi può essere definito normale. In caso contrario, valutiamo un’ulteriore possibilità:
- se l’onda R è positiva in D1 ma è negativa in aVF, verificare D2: se anche in questa derivazione è positiva possiamo presupporre che sia normale perché l’asse è direzionato tra D1 e D2 (0° e +60°),
- se anche in D2 è negativa, e in tutti gli altri casi, l’asse elettrico andrà valutato da un esperto perché probabilmente il vettore è deviato a destra o sinistra.
Cos’altro devo sapere per interpretare l’elettrocardiogramma?
Prima di concludere con la lettura, ti consigliamo l’approfondimento di alcuni temi che potrebbero aiutarti a comprendere meglio questo argomento. Per quanto il contenuto sia scritto in modo semplice, conoscere alcuni concetti di base dell’interpretazione ECG potrebbe rendere tutto ancora più chiaro.
Ricorda: se ti è piaciuto l’articolo, non potrai che apprezzare anche il manuale “ECG Facile“. Ora che hai visto quanto è facile torna su a dargli un’occhiata!
Sei vuoi continuare ad approfondire:
- Procedura elettrocardiogramma: corretta posizione degli elettrodi ECG
- Triangolo di Einthoven e derivazioni ECG: una spiegazione semplice
- Elettrocardiografo: cos’è, a cosa serve e come funziona?
- ECG: responsabilità infermieristica nell’esecuzione e interpretazione
- Carta dell’elettrocardiogramma: come funziona e a cosa serve?
- Le principali aritmie cardiache al tracciato Ecg spiegate in modo semplice
Autore: Dario Tobruk (seguimi anche su Linkedin – Facebook – Instagram – Threads)



















