ambulatorio di Pronto Soccorso. I valori superiori a 140/90 mmHg sono da ritenere
patologici; tuttavia il significato clinico e i provvedimenti da adottare dipendono, oltre
che dai valori pressori, da un’attenta valutazione del quadro clinico generale.
DEFINIZIONE
Il rialzo pressorio che comporti una “emergenza ipertensiva” è un severo aumento
della PA associato a danno d’organo ingravescente, mentre una “urgenza”
ipertensiva è un severo aumento della PA senza segni di danno d’organo
ingravescente (Tab. 1).
CLASSIFICAZIONE
Sulla base dei valori pressori medi le più recenti linee guida ribadiscono la possibilità
di classificare l’ipertensione in stadi:
- stadio 1: PA= 140-159/90-99 mmHg;
- stadio 2: PA= 160-179/100-109 mmHg;
- stadio 3: PA > 180/110 mmH o ipertensione “severa”.
Questa classificazione, tuttavia, si basa su misure ripetute e distanziate nel tempo dei
valori pressori e risulta poco utile in condizioni di emergenza quando si tratta di definire, in tempi brevi, se ci si trova davanti ad una “urgenza” ipertensiva o ad una “emergenza” ipertensiva o, più semplicemente, ad un rialzo pressorio secondario a stress in
un paziente con ipertensione arteriosa già nota.
La Tab. 1 riporta le più comuni cause di emergenza ipertensiva. Il termine di ipertensione “maligna” che si riferiva ad una forma di ipertensione arteriosa associata ad
encefalopatia e nefropatia è stato ormai abbandonato e questo quadro rientra a tutti gli
effetti nella definizione di “emergenza” ipertensiva; in assenza di terapia era causa di
una elevata mortalità (pari al 79% ad un anno di distanza).
Tab. 1 – Inquadramento degli episodi di ipertensione riscontrati in PS
| Ipertensione arteriosa nota mal controllata | “Urgenza” ipertensiva | “Emergenza” ipertensiva | |
| Valori pressori | > 140/90 mmHg | Spesso > 180/110 mmHg con evidenza di un brusco rialzo pressorio |
Talvolta > 220/140 mmHg con evidenza di un brusco rialzo pressorio |
| Sintomi | Cefalea, ansia o assenti | Cefalea severa, dispnea | Dispnea, dolore toracico, sintomi neurologici focali, alterazione della vigilanza, ecc. |
| Presenza di danno d’organo | Assente o stabile se preesistente | Assente o stabile se preesistente | Presente e ingravescente (encefalopatia, edema polmonare acuto, insufficienza renale, danno cerebrovascolare, ischemia miocardica, ecc.) |
| Obiettivo della terapia | Riduzione dei valori pressori entro 1-2 settimane |
Riduzione dei valori pressori entro 24 ore | Riduzione dei valori pressori entro 60 minuti |
| Strategia | Osservazione (1-3 ore); aggiustamento/ inizio della terapia anti-ipertensiva; invio al medico curante per follow-up ambulatoriale |
Osservazione (3-6 ore); riduzione della PA con terapia orale; aggiustamento della terapia domiciliare. Follow-up diretto entro 24 ore per eventuali ulteriori provvedimenti |
Esami di laboratorio; via venosa; monitoraggio PA; inizio della terapia ev. e trasferimento immediato in una Unità di Terapia Intensiva |
INCIDENZA
L’ipertensione arteriosa è una patologia estremamente frequente; un terzo circa dei
pazienti con ipertensione arteriosa non è in trattamento e solo una parte di coloro che
assumono farmaci ha valori pressori ben controllati; infine se si considera che i valori
pressori, anche in presenza di una terapia efficace, sono fisiologicamente variabili, il
riscontro di aumenti patologici della pressione arteriosa in un pronto soccorso, dove lo
stress gioca senza dubbio un ruolo aggiuntivo importante, è una evenienza molto frequente.
Oggi con la disponibilità di molti farmaci efficaci la frequenza di “emergenze” ipertensive
è ridotta ma si calcola che l’1% circa dei pazienti affetti da ipertensione arteriosa possa presentare almeno un episodio di “emergenza” ipertensiva durante la vita; questa
percentuale è più alta in assenza di terapia e, spesso, la “crisi” ipertensiva si manifesta
per sospensione della terapia o scarsa “compliance” verso la medesima. In aggiunta
alle “emergenze” ipertensive che interessano la popolazione dei pazienti affetti da ipertensione arteriosa, occorre considerare la possibilità di “crisi” ipertensive indotte dall’abuso di droghe che spesso interessa pazienti senza storia di ipertensione.
Tenuto conto di questi dati epidemiologici sono circa 500.000, ogni anno, le “crisi
ipertensive” che si verificano negli Stati Uniti e circa un terzo di queste rientra nella
definizione di “emergenza”.
SINTOMI
Le principali cause di “emergenze” ipertensive sono elencate nel paragrafo “cause di emergenze ipertensive” e le manifestazioni cliniche dipendono dall’organo principalmente coinvolto (paragrafo “Principali “emergenze” ipertensive” ); la cefalea, un
alterato livello di coscienza, la presenza di danni neurologici focali sono indicativi
dell’encefalopatia ipertensiva; la comparsa o l’aggravarsi dei segni di insufficienza
coronarica (angina instabile, IMA) e lo scompenso cardiaco sono indicativi della
cardiopatia ipertensiva; l’insufficienza renale acuta della nefropatia. Nei pazienti con
encefalopatia l’esame del fondo dell’occhio può evidenziare la presenza di emorragie,
essudati e papilledema.
Per giungere a formulare una diagnosi corretta di “emergenza” ipertensiva è necessario raccogliere informazioni su:
- Storia clinica di ipertensione arteriosa, malattia renale o cardiaca
- Eventuale terapia e grado di controllo dei valori pressori negli ultimi mesi
- Compliance al trattamento
- Uso di altri farmaci o di droghe
Un particolare tipo di danno d’organo è rappresentato dalla dissezione aortica che, se
non adeguatamente trattata, comporta una mortalità elevata (75%).
Cause di emergenze ipertensive
- Ipertensione arteriosa essenziale
- Nefropatie parenchimali:
- Glomerulonefrite acuta
- Vasculite
- Sindrome uremica
- Porpora trombotica trombocitopenica
- Stenosi dell’arteria renale
- Eclampsia
- Endocrinopatie
- Feocromocitoma
- Sindrome di Cushing
- Reninoma
- Iperaldosteronismo (raramente)
- Farmaci
- Cocaina
- Simpaticomimetici
- Eritropoietina
- Ciclosporina
- Sospensione di antipertensivi
- Interazioni con gli anti-MAO
- Amfetamine
- Intossicazione da piombo
- Iperattività autonomia
- Sindrome di Guillain-Barrè
- Porfiria acuta intermittente
- Malattie del SNC
- Trauma cranico
- Infarto cerebrale
- Emorragia cerebrale
- Neoplasie cerebrali
Principali “emergenze” ipertensive
- Encefalopatia ipertensiva
- Dissezione aortica
- Edema polmonare
- IMA o Angina instabile
- Eclampsia
- Insufficienza renale acuta
- Epistassi arteriosa
- Retinopatia ipertensiva acuta
SEGNI
Nella valutazione del significato dei valori pressori misurati, l’entità degli stessi è meno
importante del loro aumento rispetto alla situazione precedente (ad esempio 200/110
mmHg in un paziente con storia di ipertensione arteriosa è meno preoccupante di 150/
100 mmHg in un adolescente o in una donna gravida, in precedenza normotesi) ed
essenziale è l’identificazione di eventuali segni di danno d’organo.
L’esame obiettivo deve comprendere:
- La palpazione dei polsi periferici
- La misurazione della PA in entrambe le braccia, utilizzando un bracciale di dimensioni adeguate
- L’ascoltazione di eventuali soffi in regione addominale (stenosi arteria renale?)
- L’esame obiettivo neurologico
- L’esame del fondo dell’occhio
METODICHE STRUMENTALI
Le metodiche strumentali da utilizzare in funzione del sospetto diagnostico già formulato sulla base dell’anamnesi, dell’esame obiettivo e degli eventuali accertamenti
laboratoristici sono riportate in Tabella 4.
Gli accertamenti laboratoristici necessari sono riportati in Tabella 5.
Le informazioni raccolte con questo iter diagnostico, permettendo l’identificazione di
eventuali danni d’organo ingravescenti, consentono la distinzione fra “emergenza” ed
“urgenza” ipertensiva, indispensabile per un approccio corretto alla terapia.
ACCERTAMENTI STRUMENTALI
Tab. 4 – Accertamenti strumentali e motivazione della richiesta
| Indagine | Significato della ricerca |
| ECG | Ischemia miocardica, IMA |
| Rx torace | Edema polmonare acuto, allargamento del mediastino da sospetto aneurisma aortico |
| Fundus oculi | Emorragie ed essudati; papilledema nell’encefalopatia ipertensiva |
| Ecocardio transtoracico o transesofageo |
Allargamento dell’aorta da sospetto aneurisma aortico |
| TC encefalo | Emorragia intracranica, edema cerebrale da encefalopatia |
| TC o RMN del torace o angio-RMN |
Aneurisma aortico |
| ECO addome | Aneurisma aorta addominale |
| TC addome | Aneurisma aorta addominale |
ACCERTAMENTI DI LABORATORIO
Tab. 5 – Indagini di laboratorio e motivazione della richiesta
| Indagine | Significato della ricerca |
| Emocromo | Ischemia miocardica, IMA |
| Elettroliti | Edema polmonare acuto, allargamento del mediastino da sospetto aneurisma aortico |
| Enzimi di necrosi | Emorragie ed essudati; papilledema nell’encefalopatia ipertensiva |
| Ecocardio transtoracico o transesofageo |
Allargamento dell’aorta da sospetto aneurisma aortico |
| Creatininemia, azotemia |
Emorragia intracranica, edema cerebrale da encefalopatia |
| Es. urine | Aneurisma aortico |
OBIETTIVI TERAPEUTICI
Nei pazienti senza segni di danno d’organo (“urgenze” ipertensive) che rappresentano
la maggior parte di quelli che si presentano in pronto soccorso con ipertensione “severa” (PA > 180/110 mmHg) la riduzione dei valori pressori deve essere ottenuta con
gradualità, in un periodo di 24-48 ore.
Per raggiungere questo scopo sono generalmente sufficienti terapie orali (Tab. 6) e si sottolinea come una brusca riduzione dei valori pressori, oltre che non necessaria, potrebbe essere causa di danni.
Viceversa nei pazienti con “crisi o emergenza” ipertensiva è necessario ottenere una
rapida e controllata riduzione dei valori pressori, allo scopo di impedire l’aggravamento
del danno d’organo. Tuttavia anche in questi pazienti l’obiettivo del trattamento non è
l’immediata normalizzazione dei valori pressori. Infatti, soprattutto nei pazienti con ipertensione di lunga durata, occorrerà evitare di superare i limiti inferiori per l’autoregolazione del circolo cerebrale, renale o coronarico, per non causare danni da ipoperfusione (ischemia, infarto).
È quindi indispensabile utilizzare farmaci per via venosa che garantiscano accanto alla rapidità di azione una pronta reversibilità degli effetti e monitorare attentamente i pazienti all’interno di una terapia intensiva; l’utilizzo di farmaci rapidamente attivi per via venosa, in assenza di un adeguato monitoraggio, potrebbe causare riduzioni troppo rapide o incontrollate della PA con conseguenze drammatiche.
L’obiettivo della terapia è, inizialmente, una riduzione del 10-15% della PAD o la
diminuzione della stessa fino a 110 mmHg entro un’ora; nei pazienti con aneurisma dissecante dell’aorta questo obiettivo deve essere raggiunto in 5-10 minuti. In ambedue i casi l’infusione continua di un farmaco a breve durata d’azione rappresenta la
scelta preferibile; una volta raggiunta la PA desiderata, può essere iniziata una terapia
orale che, successivamente, permetterà la sospensione del farmaco ev. Poiché i pazienti con “emergenze” ipertensive sono spesso ipovolemici, la somministrazione di
diuretici è controindicata e, viceversa, l’infusione di liquidi può migliorare la perfusione
tissutale e prevenire un calo eccessivo della PA.
Particolare cautela va impiegata nella terapia dei pazienti con recente incidente
cerebrovascolare: nei pazienti con ictus ischemico, la normalizzazione dei valori pressori
può causare una ulteriore riduzione del flusso cerebrale e un aggravamento del danno
ischemico; in questi pazienti l’uso di antipertensivi nella fase acuta è indicato solo in
presenza di valori pressori molto elevati (PAD > 120-130 mmHg). Anche nei pazienti
con emorragia cerebrale non è dimostrato che un aumento della PA sia causa di ulteriore sanguinamento e la riduzione dei valori pressori è raccomandata solo in presenza di valori sistolici > 200 mmHg o diastolici > 110 mmHg.
Nei pazienti con dissezione aortica, oltre alla maggiore rapidità con la quale ci si propone di ridurre la PA, è opportuno considerare anche gli effetti che la terapia avrà sulla
velocità di eiezione ventricolare sinistra.
I farmaci somministrabili per OS o SL nelle urgenze ipertensive sono riportati nella
Tab. 6 e i farmaci somministrabili per via parenterale nelle emergenze ipertensive sono
riportati nella Tab. 7.
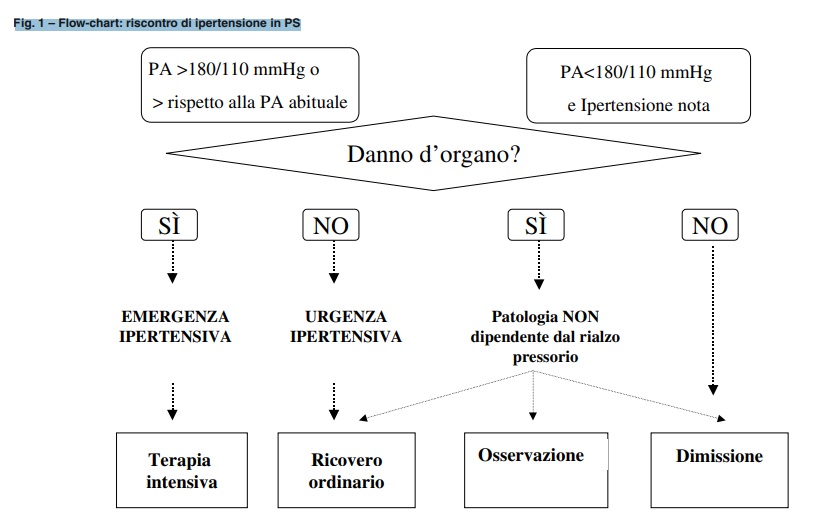
Nella Fig. 1 è riportato un algoritmo semplificato (Fig. 1) di valutazione e trattamento
delle diverse tipologie di aumento della PA nei pazienti che accedono ad un Pronto
Soccorso.
Tab. 6 – Farmaci utilizzabili per le “urgenze” ipertensive
| Farmaco | Dose | Inizio dell’effetto (min.) | Picco dell’effetto (ore) | Durata dell’effetto (ore) |
| Captopril | 25 mg sl o p.o (ripetibile dopo 30 min) |
SL 5-10 PO 15-30 |
SL 0,5-0,8 PO 1-2 |
4-6 |
| Labetalolo | 200-400 mg p.o (ripetibile dopo 3-4 ore) |
30-120 | 3-4 | 6-8 |
| Atenololo | 100 mg p.o (ripetibile dopo 12-24 ore) |
60 | 12-16 | 24 |
| Clonidina | 0,1-0,2 mg p.o poi 0,05-0,1 mg (ripetibili dopo 1 ora) |
30-60 | 2-4 | 6-8 |
| Prazosina | 1-2 mg p.o (ripetibile dopo 1 ora) |
30-60 | 2-4 | < 24 |
(FONTE: SUNDERIJ R. ET AL., Canadian J Hospital Pharmacy 1996)
Tab. 7 – Farmaci antipertensivi somministrabili ev
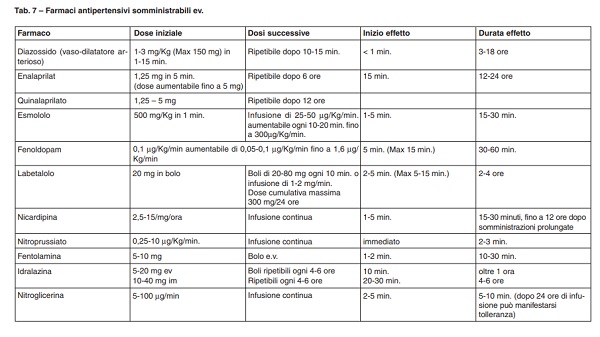
Fig. 1 – Flow-chart: riscontro di ipertensione in PS
Bibliografia:
- 2003 European Society of Hypertension. European Society of Cardiology guidelines for the management of arterial hypertension, Journal of Hypertension 2003; 21: 1011-1053
- JNC 7 Express. The seventh report of the joint National Commitee on Prevenction, Detection, and Treatment of High Blood Pressure, JAMA 2003; 289: 2560-2572
Questo articolo è tratto da MEDICINA D’URGENZA PER L’INFERMIERE – Malattie cardiovascolari di MARIO MARZALONI – Ed. Maggioli Editore (2005).
Leggi anche:
https://www.dimensioneinfermiere.it/ipertensione-arteriosa-valori-diagnosi-terapia/



















Scrivi un commento
Accedi per poter inserire un commento