della valutazione i Pz. sono asintomatici e raramente si ha l’opportunità di osservare
un evento spontaneo. In questo articolo, l’autore definisce l’approccio medico-infermieristico per gestire una sincope in urgenza.
L’ipoperfusione cerebrale globale transitoria rappresenta l’evento fisiopatologico fondamentale. L’alterazione dell’integrità dei meccanismi di controllo del nutrimento del
tessuto cerebrale è prevalentemente alla base delle cause di sincope; oppure possono intervenire fattori esterni (emorragie, farmaci) capaci di ridurre la pressione sistemica
al di sotto della soglia di autoregolazione. Spesso tuttavia è difficile identificare i fattori
che intervengono nel singolo soggetto.
Definizione di sincope
Per sincope si intende una perdita di coscienza completa, transitoria, con incapacità di mantenere il tono posturale, d’insorgenza più o meno brusca, a risoluzione
spontanea.
La pre-sincope o lipotimia è costituita da un variabile corteo sintomatologico
(senso di mancamento, obnubilamento del sensorio, astenia marcata con difficoltà al mantenimento della postura ecc.) ma senza perdita completa della coscienza.
Lo Studio Framingham, in un campione di 5.209 soggetti riguardante la sincope isolata, riporta una prevalenza variabile da 0-8% a 4% a seconda dei gruppi di età.
Altri studi condotti tuttavia su popolazioni selezionate riportano valori più elevati (dal
15% al 25%).
La sincope è motivo del 3-5% degli accessi in PS e dell’1-3% dei ricoveri ospedalieri.
Le forme neuromediate rappresentano nelle varie casistiche il 35% circa delle manifestazioni e quelle cardiogene il 20%. Bisogna tuttavia segnalare che esistono diversità classificative che rendono mal confrontabili le diverse percentuali e non scordarsi che una quota importante delle sincopi (34% con range da 3 a 41) non trova, anche dopo accertamenti approfonditi, una coerente motivazione.
Classificazione di sincope
Si riproduce una classificazione della sincope redatta in base alle cause determinanti.
Tab. 1 – Classificazione della sincope
| Causa | Tipo | ||
| RIFLESSE NEUROMEDIATEORTOSTATICHECARDIACHE-ARITMICHECARDIACHE STRUTTURALICEREBROVASCOLARI |
Vasovagale (svenimento comune)
Seno-carotidea Nevralgia glosso faringeo Insufficienza neurovegetativa Ipovolemia Disfunzione sinusale Disturbi conduzione atrio-ventricolare Tachicardie parossistiche Sindromi ereditarie Malfunzioni di dispositivi impiantabili Effetto pro-aritmico da farmaci Valvulopatie Infarto miocardico acuto Cardiomiopatia ostruttiva Mixoma Dissecazione aortica acuta Malattie pericardiche Embolia polmonare/ipertensione Sindromi da furto vascolare
|
Emorragia Tosse, starnuto Stimolo gastrointestinaleMinzioneEsercizioPrimitiva Secondaria Emorragia acuta
|
(FONTE: Linee guida europee)
Sintomatologia della Sincope
Tab. 2 – Inchiesta sulla sincope – Anamnesi (rivolta al Pz. e a chi lo accompagna)
| Patologie preesistenti | Storia familiare di morte improvvisa |
| Patologie recenti | Cardiopatia ischemica in sospetta fase di riacutizzazione Malattie SNC, Parkinson Embolia polmonare Alterazioni metaboliche Alterazioni della volemia, crasi ematica, elettrolitiche Stato febbrile Gravidanza avanzata |
| Trattamento farmacologico in atto | Ipotensivi, neuro-psichiatrici, insulina, nitrati, antiaritmici, alfalitici per il trattamento dell’ipertrofia prostatica. Il 30% circa dei soggetti di età > 65 aa. assume 3 o più farmaci ogni giorno |
| Condizioni ambientali | Ambiente caldo-umido, pasto abbondante, fattori emotivi intensi, sonno, sforzo, riposo ecc |
| Postura | Ortostatismo prolungato, passaggio clino-ortostatismo, posizione seduta |
| Sintomi prodromici neurovegetativi | Nausea, vomito, sudorazione, visione scura, vertigini, confusione mentale, rumori |
| Durata della perdita di coscienza | Secondi, minuti |
| Eventi precedenti la sincope | Minzione, manovra di Valsalva, riso, torsione del collo, tosse, vomito, tuffo, immersione, strumento a fiato, prelievi ematici |
| Tempo di recupero di una normale cenestesi | Nausea, vomito, sudorazione, sensazione di freddo, palpitazioni, dolori muscolari, lesioni, controllo sfinterico perduto |
| Osservazioni dei testimoni | Caduta improvvisa o piegando le ginocchia, movimenti tonico-clonici (durata > o < di 15”?), minime clonie, automatismi |
Segni di sincope
Ricercare in particolare elementi utili ad identificare forme a prognosi maligna come:
- Modifiche della frequenza cardiaca (< 40, > 150)
- Modifiche della pressione arteriosa. La sincope ortostatica è documentata dalla caduta della pressione arteriosa > 20 mmHg o al di sotto di 90 mmHg (La misura della PA si ottiene in ortostatismo (con determinazione a 1 e 3 m’ ed oltre se continua a decrescere) avendo cura che prima della manovra il Pz. sia stato per almeno 5 m’ in decubito supino)
- Cianosi
- Segni di scompenso cardiaco
- Polsi periferici: eventuali asimmetrie e/o differenze della pressione arteriosa degli arti superiori
- Deficit neurologici di nuova insorgenza ovvero stato confusionale > 5 m’ dopo l’attacco
- Soffi cardiaci (stenosi aortica, cardiomiopatia ipertrofica)
- Soffi vascolari (stenosi tronchi sopra-aortici, dilatazione aorta)
Accertamenti di laboratorio nel paziente sincopato
| Emocromo completo | Per escludere una brusca anemizzazione |
| Ionogramma | Per escutere severe alterazioni dell’equilibrio idroelettrolitico |
| Azotemia | Per escutere severe alterazioni renali |
| Creatininemia | Per escutere severe alterazioni renali |
| Glicemia | Per escutere severe alterazioni metaboliche |
| EGA | Discrimina embolia polmonaresoprattutto in quadri severi (pO2 PCO2 ) da iperventilazione di altra origine (spesso pO2nelle forme psicogene) o da insufficienza respiratoria (ipercapnia) |
| Troponina | Rappresenta un marker di necrosi cardiaca di elevata sensibilità e specificità. Oggi è quello preferito |
| Esame urine | Per escludere patologie internistiche |
| D-Dimero | Solo per sospetta embolia polmonare; essi possiedono alto potere predittivo negativo, cioè servono soprattutto per escludere |
Leggi anche: Colore delle provette
Guida al monitoraggio in Area Critica
Il monitoraggio è probabilmente l’attività che impegna maggiormente l’infermiere qualunque sia l’area intensiva in cui opera.Non può esistere area critica senza monitoraggio intensivo, che non serve tanto per curare quanto per fornire indicazioni necessarie ad agevolare la decisione assistenziale, clinica e diagnostico-terapeutica, perché rilevando continuamente i dati si possono ridurre rischi o complicanze cliniche.Il monitoraggio intensivo, spesso condotto con strumenti sofisticati, è una guida formidabile per infermieri e medici nella cura dei loro malati. La letteratura conferma infatti che gli eventi avversi, persino il peggiore e infausto, l’arresto cardiocircolatorio, non sono improvvisi ma solitamente vengono preannunciati dal peggioramento dei parametri vitali fin dalle 6-8 ore precedenti.Il monitoraggio è quindi l’attività “salvavita” che permette di fare la differenza nel riconoscere precocemente l’evento avverso e migliorare i risultati finali in termini di morbilità e mortalità.Riconosciuto come fondamentale, in questo contesto, il ruolo dell’infermiere, per precisione, accuratezza, abilità nell’uso della strumentazione, conoscenza e interpretazione dei parametri rilevati, questo volume è rivolto al professionista esperto, che mette alla prova nelle sue conoscenze e aggiorna nel suo lavoro quotidiano, fornendo interessanti spunti di riflessione, ma anche al “novizio”, a cui permette di comprendere e di utilizzare al meglio le modalità di monitoraggio. A cura di:Gian Domenico Giusti, Infermiere presso Azienda Ospedaliero Universitaria di Perugia in UTI (Unità di Terapia Intensiva). Dottore Magistrale in Scienze Infermieristiche ed Ostetriche. Master I livello in Infermieristica in anestesia e terapia intensiva. Professore a contratto Università degli Studi di Perugia. Autore di numerose pubblicazioni su riviste italiane ed internazionali. Membro del Comitato Direttivo Aniarti.Maria Benetton, Infermiera presso Azienda ULSS 9 di Treviso. Tutor Corso di laurea in Infermieristica e Professore a contratto Università degli Studi di Padova. Direttore della rivista “SCENARIO. Il nursing nella sopravvivenza”. Autore di numerose pubblicazioni su riviste italiane. Membro del Comitato Direttivo Aniarti.
a cura di Gian Domenico Giusti e Maria Benetton | 2015 Maggioli Editore
15.00 € 14.25 €
Esami strumentali nel paziente con sincope
Di seguito si riportano le indicazioni agli accertamenti strumentali ed il razionale per la
loro richiesta.
Tab. 4 – Accertamenti strumentali
| Metodica | Razionale per la richiesta |
| ECG | Spesso normale nella sincope. Tenere conto però che ogni anomalia dell’ECG è predittore indipendente di sincope cardiaca. Può identificare aritmie, può documentare blocchi AV di II e III grado, blocchi bifascicolari o di branca, pre-eccitazioni, QT lungo |
| Massaggio seno-carotideo | Raccomandato in soggetti di età > di 40 aa. nelle sincopi a etiologia incerta. Si deve effettuare con monitoraggio ECG e PA. in clino ed in ortostatismo. Positivo se provoca pausa > di 3” e caduta della PA di 50 mmHg |
| Tilt test | È indicato in classe I:
In classe II:
|
| Monitoraggio PA | Utile per individuare nell’ipotensione ortostatica eventi e orari nel corso dei quali le fluttuazioni sono maggiormente evidenti |
| Doppler tronchi sopra-aortici | Non esistono studi che confermino l’utilità nella sincope; il TIA carotideo non è normalmente accompagnato da perdita di coscienza |
| Monitoraggio ECG | Holter: indicato in presenza di cardiopatia strutturale associata a sintomi e quindi con elevata probabilità pretest di aritmia Loop recorder esterno: permette registrazioni retrospettiche e un maggior tempo di registrazione rispetto all’ECG dinamico secondo Holter Loop recorder impiantabile: utile in piccole serie di Pz. ad alta probabilità di aritmia. Il monitoraggio può correlare sincope ed aritmia o, viceversa, dimostrare normale ritmo sinusale in presenza di sincope |
| Studio elettrofisiologico | Transesofageo: utile nelle tachicardie da rientro nodale o atrioventricolare in Pz. con ECG normale Intracavitario: indicato nel sospetto di causa aritmica di sincope in soggetti con ECG anormale, cardiopatia strutturale, storia di morte improvvisa |
| Test da sforzo | Indicato nei soggetti che presentino sincope durante o subito dopo lo sforzo |
| ECG ad alta risoluzione | Ricerca i potenziali tardivi; alta sensibilità e specificità in soggetti con sincope ricorrente nell’ipotesi che sia una TV a determinare la sincope stessa |
| Angiografia coronarica | Nel sospetto che la sincope sia determinata da ischemia; da sola è raramente diagnostica |
| EEG | Utile solo se i rilievi clinici orientano verso un’epilessia |
| Scintigrafia polmonare perfusionale | È l’esame di prima scelta per embolia polmonare. Alta sensibilità e specificità non elevata che aumenta associando scintigrafia ventilatoria |
| TAC e RMN | Il ricorso alle tecniche di imaging deve avvenire solo sulla base di una valutazione neurologica, in presenza di anomalie del SNC |
Terapia d’urgenza e preventiva delle sincopi
Nella fase acuta è sufficiente evitare passaggi posturali improvvisi, correggere squilibri
idro-elettrolitici, espandere il volume intravascolare. La terapia cronica ha l’obiettivo di prevenire le recidive e ridurre il rischio di mortalità anche se quest’ultimo è prevalentemente correlato alla cardiopatia di base e spesso esistono problemi riguardo alla certezza della diagnosi.
Nella strategia terapeutica devono essere considerati anche: il rischio di traumi associati, le implicazioni sull’attività di relazione, il rischio per la salute pubblica (autisti, piloti ecc.), il rapporto rischio/efficacia delle terapie.
Le decisioni sono necessariamente molto complesse e possono portare all’impianto di
stimolatori cardiaci, defibrillatori o ad ablazioni transcatetere. Esistono tuttavia, in particolare per la sincope neuromediata, importanti indicazioni a rassicurare, spiegare il
rischio, ad evitare eventi scatenanti, a sospendere farmaci ipotensivi. Per l’ipotensione
ortostatica si raccomandano una serie di azioni di supporto come: dieta frazionata,
manovre fisiche, attività fisica moderata. In classe I è indicato l’aggiustamento
terapeutico.
Obiettivo assistenziale del paziente a rischio sincope
a) Identificazione delle forme a prognosi più frequentemente maligna. La sincope cardiogena ha mortalità annua del 24% mentre quella non cardiogena del 3-4%
La mortalità è maggiore negli anziani ma può avvenire anche in giovani cardiopatici
(es. sindrome del QT lungo). Bisognerebbe evitare gli errori e porre particolare attenzione in presenza di:
- cefalea (es. emorragia sub-aracnoidea)
- dolore toracico (es. IMA, dissecazione aortica, embolia polmonare, stenosi aortica,
CMPI) - sforzo (es. CMPI, stenosi aortica, ipertensione polmonare)
- dolore addominale (es. aneurisma aorta addominale in fase di rottura, gravidanza
extra-uterina) - storia familiare positiva (es. QT lungo, CMPI)
- cardiopatia ischemica cronica (es. tachic. vent.)
- dispnea severa e/o ipossiemia (es. embolia polm. massiva)
b) Ricercare altre cause clinicamente severe e modificabili (emorragie,
ipovolemie, effetti farmacologici ecc.)
Piano assistenziale per la sincope con Flow-chart
Successivamente all’intervento immediato l’obiettivo fondamentale è quello di identificare i Pz. con patologie severe e, all’interno di questi ultimi, stratificare i livelli di rischio allo scopo di predisporre i percorsi diagnostici e terapeutici più adatti. Il piano assistenziale si caratterizza quindi per:
- Mantenimento di un elevato grado di controllo segnalando:
- slivellamento in alto o in basso del tratto ST bradicardia molto marcata < 45 b.p.m. (eventuale blocco alto grado) t
- tachiaritmia molto marcata > 150 b.p.m. (anche a complessi stretti)
- dispnea, turgore giugulari tachicardia a complessi larghi indipendentemente dalla frequenza
- modifiche del sensorio
- Avvio degli accertamenti
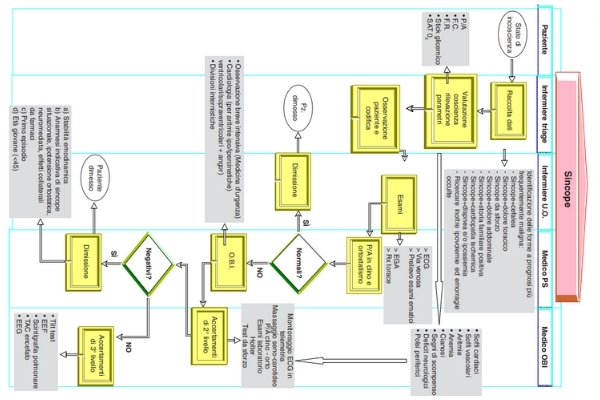
Gli obiettivi del piano di assistenza
- Proteggere il paziente da critiche modificazioni dei parametri vitali
- Rilevazione dei parametri vitali per assicurare la funzione respiratoria e
cardiocircolatoria - Collaborazione per l’esecuzione di indagini diagnostiche e di laboratorio
| Obiettivo | Interventi | Valutazione |
| Valutazione immediata | Anamnesi accurata rivolta al paziente,
agli accompagnatori ed al personale che provvede al primo soccorso |
Modalità d’insorgenza • Sintomi prodromici • Durata perdita di coscienza • Controllo sfinterico • Tempo di risoluzione • Postura • Eventi precedenti la sincope • Condizioni ambientali • Patologie preesistenti • Patologie recenti • Trattamenti farmacologici in atto |
| Valutazioni generali del paziente | Rilevazioni parametri vitali ECG F.C. Sat O2, Dxstix, T.C. |
Valutazione dei parametri rilevati |
| Valutazione segni e sintomi | Sequenza A B C A = Valutazione vie aeree B = Valutazione respiro C = Valutazione cardiocircolatoria → Posizionare il paziente → Incanulare una vena periferica con agocannula 18 o 20 G → Infondere liquidi → Somministrare O2 → Eseguire ECG → Eseguire prelievo ematico per accertamenti di laboratorio su indicazione medica |
• Valutare e segnalare l’ABC • Monitorare i parametri vitali • Assistere alla funzione respiratoria e cardiocircolatoria |
Nella predisposizione del piano assistenziale si possono identificare tre livelli di sospetto clinico, ad ognuno dei quali corrispondono accertamenti diagnostici diversi e
sempre più complessi:
I Livello
- P.A. clino ed orto
- ECG
- Rx torace
- Emogramma
- Funz. renale
- Marcatori di necrosi cardiaci
- Elettroliti
- Glicemia
- Emogasanalisi
II Livello
- Massaggio seno-carotideo
- Ecocardiogramma
- Eco Tsa
- Holter
- Test da sforzo
- EEG
- D-Dimero
- Eco doppler venoso
III Livello
- Tilt test
- EEF
- Scintigrafia
- TAC cerebrale
- RMN
- Angiografia vasi sopraortici
Guida al monitoraggio in Area Critica
Il monitoraggio è probabilmente l’attività che impegna maggiormente l’infermiere qualunque sia l’area intensiva in cui opera.Non può esistere area critica senza monitoraggio intensivo, che non serve tanto per curare quanto per fornire indicazioni necessarie ad agevolare la decisione assistenziale, clinica e diagnostico-terapeutica, perché rilevando continuamente i dati si possono ridurre rischi o complicanze cliniche.Il monitoraggio intensivo, spesso condotto con strumenti sofisticati, è una guida formidabile per infermieri e medici nella cura dei loro malati. La letteratura conferma infatti che gli eventi avversi, persino il peggiore e infausto, l’arresto cardiocircolatorio, non sono improvvisi ma solitamente vengono preannunciati dal peggioramento dei parametri vitali fin dalle 6-8 ore precedenti.Il monitoraggio è quindi l’attività “salvavita” che permette di fare la differenza nel riconoscere precocemente l’evento avverso e migliorare i risultati finali in termini di morbilità e mortalità.Riconosciuto come fondamentale, in questo contesto, il ruolo dell’infermiere, per precisione, accuratezza, abilità nell’uso della strumentazione, conoscenza e interpretazione dei parametri rilevati, questo volume è rivolto al professionista esperto, che mette alla prova nelle sue conoscenze e aggiorna nel suo lavoro quotidiano, fornendo interessanti spunti di riflessione, ma anche al “novizio”, a cui permette di comprendere e di utilizzare al meglio le modalità di monitoraggio. A cura di:Gian Domenico Giusti, Infermiere presso Azienda Ospedaliero Universitaria di Perugia in UTI (Unità di Terapia Intensiva). Dottore Magistrale in Scienze Infermieristiche ed Ostetriche. Master I livello in Infermieristica in anestesia e terapia intensiva. Professore a contratto Università degli Studi di Perugia. Autore di numerose pubblicazioni su riviste italiane ed internazionali. Membro del Comitato Direttivo Aniarti.Maria Benetton, Infermiera presso Azienda ULSS 9 di Treviso. Tutor Corso di laurea in Infermieristica e Professore a contratto Università degli Studi di Padova. Direttore della rivista “SCENARIO. Il nursing nella sopravvivenza”. Autore di numerose pubblicazioni su riviste italiane. Membro del Comitato Direttivo Aniarti.
a cura di Gian Domenico Giusti e Maria Benetton | 2015 Maggioli Editore
15.00 € 14.25 €
Per i livelli II e III il paziente deve essere ricoverato. L’assistenza infermieristica deve
soddisfare i bisogni primari (alimentazione adeguata ipocalorica, idratazione adeguata anche mediante infusione di liquidi, valutazione della diuresi e delle evacuazioni).
Occorre garantire il riposo e sedare il paziente che spesso è in condizioni di ansia.
Garantire una informazione adeguata con lo scopo di tranquilizzarlo e di metterlo a
conoscenza del suo iter diagnostico.
Bibliografia
1. Guidelines on management (diagnosis and treatment) of sincope, European Heart
Journal 2001; 22: 1256-1306
2. Clinical Policy, Critical issues in the Evaluation and Management of Patients
Presenting With Syncope, Ann Emerg Med 2001; 37: 771-776
Questo capitolo è tratto dal volume “Medicina d’urgenza per l’infermiere – Percorsi clinici ed assistenziali” a cura di Mario Marzaloni – ed. Maggioli – Fuori produzione.
Leggi anche:
https://www.dimensioneinfermiere.it/ipotensione-arteriosa/




















Scrivi un commento
Accedi per poter inserire un commento