Assistenza infermieristica al paziente affetto da Covid-19
Non possiamo assicurare l’assoluta correttezza del piano di assistenza e l’invito è quello di aderire alle linee guida e ai PDTA delle vostre aziende e delle maggiori società scientifiche quando presenti, ma spero che ci perdonerete comunque, il nostro è un tentativo di aiutare gli infermieri ad assistere questo tipo di paziente e non possiamo che recuperare cenni efficaci per curare e per prendersi cura del paziente affetto da Covid-19.
Premesse: Cosa è il Coronavirus?
Il Coronavirus è una famiglia di virus a RNA che causano malattie respiratorio da lievi a moderate, tipicamente sindromi influenzali, fino a malattie più gravi come la Sindrome respiratoria mediorientale (MERS) e la Sindrome respiratoria acuta grave (SARS).
Il primo caso di polmonite ufficialmente correlato a Sars-Cov-2 è riconosciuto il 31 dicembre 2019 a Wuhan, un mese dopo l’OMS chiama COVID-19 (Corona Virus Disease 2019) la malattia causata dal Coronavirus.
Come avviene il contagio?
Il contagio è principalmente persona-persona ovvero un contatto stretto tra una persona infetta e una sana. Esempio: tra famigliari o in ambiente sanitario.
La situazione per cui i soggetti asintomatici si presentano come rilevanti trasmettitori del virus (super spreader covid-19) è corresponsabile dell’alto numeri dei contagi nel Nord-Italia. In base ai dati di cui disponiamo sappiamo che generalmente un paziente infetto contagi fino a 2,2 individui.
La sua via di trasmissione elettiva è il droplet: goccioline di saliva espulse durante starnuti, tosse o il semplice parlare, e che rimangono nell’atmosfera per un certo intervallo di tempo e ad una certa distanza che può variare da 1 a 2 metri.
La trasmissione può avvenire direttamente o indirettamente attraverso la contaminazione delle superfici e parti del corpo contaminate, portate a livello di bocca, naso e occhi. Studi in corso stanno cercando di chiarire le esatte condizioni di trasmissione e la sopravvivenza del virus nell’ambiente esterno. Le precauzioni generali devono essere applicate seguendo il razionale delle due vie di trasmissioni prima elencati.
DPI prevengono l’infezione da Sars-Cov-2?
Se usati correttamente l’OMS conferma che possono essere utili a prevenire le infezioni del Sars-COv-2 durante l’assistenza infermieristica al paziente affetto da Covid-19, creando una barriera fisica tra l’ambiente esterno contaminato e le vie respiratorie (con maschere facciali, paraschizzi, ecc…).
Quali DPI utilizzare?
Molto brevemente, rimandandovi al sito del Ministero della Salute per maggiori approfondimenti, si può riassumere:
- Paziente affetto da Covid-19: mascherina chirurgica e lavaggio delle mani.
- Operatore che a stretto contatto presta assistenza infermieristica al paziente Covid+: Macherina FFP2/FFP3, doppio paio di guanti, Camice o tuta monouso, occhiali o visiera o paraschizzi, cuffia, calzari.
Covid-19: come si presenta la malattia da Coronavirus?
Come già descritto con COvid-19 (CoronaVirus Disease 2019) si intende la malattia causata dal nuovo coronavirus Sars-Cov-2. Il virus, come la sua famiglia virale, ha un tropismo particolare per l’apparato respiratorio. La sintomatologia tipica con cui si presenta il paziente all’operatore è:
- febbre o febbricola.
- Sintomi da infezioni delle vie aeree superiori: mal di gola, tosse secca, congestione nasale.
- Malessere e astenia.
- Cefalea.
- Dolori osteo-muscolari.
- Sintomi gastroenterici come diarrea.
- Dispnea e tachipnea.
- Distress respiratorio
Secondo alcune statistiche l’81% dei pazienti affetti da Covid presentano sintomi lievi o per lo più paucisintomatici (pochi sintomi), mentre il restante 19% presenta quadri clinici gravi o critici. Niente esclude che i pazienti con sintomi lievi non possano virare verso quadri più gravi, per questo motivo il quadro clinico del paziente che presenta una condizione clinica più stabile non deve essere mai sottostimato.
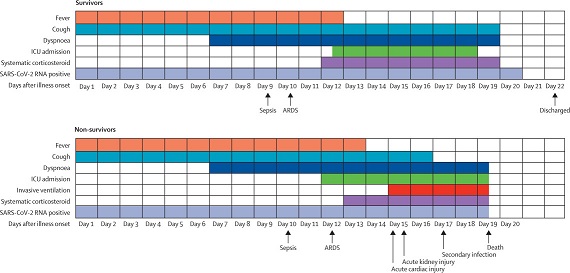
Classificazione dei quadri clinici
Polmonite lieve
non presentano dispnea e segni di distress respiratorio ma tutta una serie di sintomi tipici comuni anche alle sindromi influenzali.
Polmonite severa
Nel paziente adulto, oltre una serie di sintomi tipici della malattia e della polmonite, i sintomi che evidenziano un quadro clinico severo è la febbre, la dispnea e il distress respiratorio.
ARDS (Sindrome da distress respiratorio acuto)
Generalmente insorge tra il 10 e il 12 giorno dell’inizio dei sintomi, deve essere esclusa la causa cardiogena come l’edema polmonare acuto.
Si presenta come una grave insufficienza respiratoria causata da un’abnorme risposta immunitaria e da una grave trasudazione di liquidi interstiziali a livello capillare polmonare che impedisce gli scambi respiratori e provoca, quindi, ipossia.
Rapporto P/F: come classificare la gravità dell’ARDS del paziente
Il rapporto P/F (Rapporto PaO2/FiO2) è un semplice rapporto tra la PaO2 ricavata all’emogasanalisi e la FiO2 in percentuale che si sta somministrando attraverso il dispositivo per l’ossigenoterapia prescritto.
In questo articolo è descritto con esempi pratici come ricavare il rapporto P/F:
Classificazione ARDS in base al P/F
- ARDS lieve se compreso tra 200 e 300.
- ARDS moderata tra 100 e 200.
- ARDS grave quando inferiore a 100.
Quando i valori sono al di sotto dei 200 il paziente meriterebbe una valutazione del rianimatore.
Guida al monitoraggio in Area Critica
Il monitoraggio è probabilmente l’attività che impegna maggiormente l’infermiere qualunque sia l’area intensiva in cui opera.Non può esistere area critica senza monitoraggio intensivo, che non serve tanto per curare quanto per fornire indicazioni necessarie ad agevolare la decisione assistenziale, clinica e diagnostico-terapeutica, perché rilevando continuamente i dati si possono ridurre rischi o complicanze cliniche.Il monitoraggio intensivo, spesso condotto con strumenti sofisticati, è una guida formidabile per infermieri e medici nella cura dei loro malati. La letteratura conferma infatti che gli eventi avversi, persino il peggiore e infausto, l’arresto cardiocircolatorio, non sono improvvisi ma solitamente vengono preannunciati dal peggioramento dei parametri vitali fin dalle 6-8 ore precedenti.Il monitoraggio è quindi l’attività “salvavita” che permette di fare la differenza nel riconoscere precocemente l’evento avverso e migliorare i risultati finali in termini di morbilità e mortalità.Riconosciuto come fondamentale, in questo contesto, il ruolo dell’infermiere, per precisione, accuratezza, abilità nell’uso della strumentazione, conoscenza e interpretazione dei parametri rilevati, questo volume è rivolto al professionista esperto, che mette alla prova nelle sue conoscenze e aggiorna nel suo lavoro quotidiano, fornendo interessanti spunti di riflessione, ma anche al “novizio”, a cui permette di comprendere e di utilizzare al meglio le modalità di monitoraggio. A cura di:Gian Domenico Giusti, Infermiere presso Azienda Ospedaliero Universitaria di Perugia in UTI (Unità di Terapia Intensiva). Dottore Magistrale in Scienze Infermieristiche ed Ostetriche. Master I livello in Infermieristica in anestesia e terapia intensiva. Professore a contratto Università degli Studi di Perugia. Autore di numerose pubblicazioni su riviste italiane ed internazionali. Membro del Comitato Direttivo Aniarti.Maria Benetton, Infermiera presso Azienda ULSS 9 di Treviso. Tutor Corso di laurea in Infermieristica e Professore a contratto Università degli Studi di Padova. Direttore della rivista “SCENARIO. Il nursing nella sopravvivenza”. Autore di numerose pubblicazioni su riviste italiane. Membro del Comitato Direttivo Aniarti.
a cura di Gian Domenico Giusti e Maria Benetton | 2015 Maggioli Editore
15.00 € 14.25 €
Fattori di Mortalità
I pazienti che presentano questi condizioni cliniche hanno maggiore probablità di morte:
- età > 70 anni;
- malattie cardiovascolari;
- malattie respiratorie croniche;
- diabete;
- obesità.
- pazienti che assumono ace-inibitori (in fase di studio e validazione).
Diagnosi di COvid-19 nel paziente affetto da Coronavirus
Il quadro sintomatologico generale è la febbre e i sintomi respiratori correlati ad infezioni delle vie aeree superiori e inferiori.
Diagnostica del paziente affetto da COvid-19
- RX torace, Tac Torace ed Ecografia toracica.
- Esami di laboratorio:
- emocromo e formula leucocitaria, funzionalità renale ed epatica, TnI, D-Dimero, LDH, PCR. Antigeni urinari. Emocoltura.
- EGA (fondamentale).
- Tampone Coronavirus (se indicato).
- Ecocardiografia (per escludere cause cardiogene come il cuore polmonare o il tamponamento cardiaco).
- ECG a 12 derivazioni e monitoraggio cardiaco (se possibile).
Esame obiettivo
- Valutare la posizione assunta autonomamente dal paziente (ortopnoica? posizione tripode?). Favorire la posizione.
- Auscultare agli apici e alle basi bilateralmente per verificare la ventilazione. Presenza di rumori respiratori: gorgoglii, sibilii,ecc..
- Rilevare tutti i parametri vitali:
- PA, FC.
- SpO2 e FR (atti respiratori in 15 secondi x 4).
- Temperatura corporea.
- Dolore
- Rilevare anamnesi farmacologica e patologica
Terapia
La terapia specifica del paziente affetto da Covid-19 è essenzialmente di due tipi, quella farmacologica e quella ventilatoria (ossigenoterapia, NIV, ventilatoria protettiva).
Terapia farmacologica contro il Coronavirus e il COvid
La terapia farmacologica attualmente indicata e impiegata nei reparti si basa su alcuni antivirali impiegati off-label (non ci sono farmaci specifici contro i coronavirus), steroidi, copertura antibiotica e alcuni immunosoppressori.
- Clorochina: già usata contro la SARS negli anni 2000, aumenta il ph endosomiale e contrasta la fusione virus/cellula ospite.
- Lopinavir/Ritonavir o Darunavir/Ritonavir: associazione di farmaci antivirali e anti-retrovirali usati nella lotta ad altri patogeni come l’HIV, ecc..
- Remdesivir: antivirale usato contro l’Ebola, è un farmaco sperimentale ad uso compassionevole, ha il favore di molti esperti e istituzioni come farmaco elettivo contro il coronavirus.
- Antibiotici: i più indicati in questo caso sono il ceftriaxone e l’associazione piperacillina/tazobactam
- Tocilizumab: anticorpo monoclonale. Farmaco immunosoppressore per l’atride reumatoide sembra avere effetto sulla risposta abnorme immunomediata.
- Steroidi: immunosoppressori. Il loro uso è dibattuto e non è condiviso il fatto di usarli al di fuori delle indicazioni.
Terapia Ventilatoria e Ossigenoterapia
In un piano di assistenza infermieristica al paziente affetto da COvid-19 il target clinico sotto la quale deve essere somministrata ossigenoterapia è una SpO2 > 90-92%, all’emogasanalisi una PaO2 > 60-65 mmHG e un rapporto P/F al di sopra dei 300. Difatti un paziente in aria ambiente (FiO2 21%) con PaO2 di 65 mmHg avrà un P/F= 65/0.21= 310.
Nel paziente con febbre e sintomi respiratori come dispnea o tachipnea deve essere valutata la SpO2: in caso al di sotto del target individuato dovrà essere iniziata l’ossigenoterapia (ed eventualmente rimossa in un secondo momento dopo valutazione medica).
Per quanto riguarda l’ossigenoterapia e i suoi dispositivi rimandiamo a questi link:
- Ega e OssigenoTerapia: Monitoraggio respiratorio di base, l’essenziale da sapere.
- Ossigenoterapia: indicazioni e controindicazioni dell’ossigeno in quanto gas medicinale
- I principali dispositivi di somministrazione dell’ossigenoterapia
Se il paziente nonostante l’ossigenoterapia non migliora o peggio vira verso ADRS è bene valutare diversi setting assistenziali come la terapia intensiva dove il paziente verrà intubato in ventilazione protettiva e pronato almeno 16h al giorno (questa posizione è difficile che venga mantenuta nel paziente non sedato e curarizzato e che generalmente è smanioso, dispnoico, agitato).
Diagnosi infermieristiche nel paziente affetto da Covid-19
N.B. gli esempi di diagnosi infermieristiche sono di diversa tassonomia (NANDA, Carpenito, ecc.. )
Compromissione degli scambi gassosi [00030]
DEFINIZIONE: “Eccesso o deficit di ossigenazione e/o di eliminazione dell’anidride carbonica a livello della membrana alveolo capillare”.
CARATTERISTICHE DEFINENTI (elenco non esaustivo).
Agitazione
Cefalea al risveglio
Colorito cutaneo anormale (esempio: pallido, grigiastro)
Confusione mentale
Dispnea
Diminuzione dell’anidride carbonica
Disturbi della vista
Ipercapnia
Ipossia
Ipossiemia
Irritabilità
PH arterioso anormale
Sonnolenza
Tachicardia
Respiro anormale (frequenza, ritmo, profondità)
FATTORI CORRELATI:
Modificazioni della membrana alveolo-capillare
Squilibrio ventilazione – perfusione
RISULTATI – NOC
402 STATO RESPIRATORIO: SCAMBI GASSOSI: scambio alveolare di CO2 e di O2 per mantenere le concentrazioni dei gas nel sangue arterioso.
INDICATORI DI VALUTAZIONE
040201 Stato cognitivo
040202 Facilità di respirazione
040208 PaO2
040209 PaCO2
040210 pH arterioso
040211Saturazione ossigeno
040213 Risultati raggi X al torace
NIC – ATTIVITA’
3350 MONITORAGGIO RESPIRATORIO: raccolta e analisi dei dati della persona per assicurare la pervietà delle vie aeree e adeguati scambi gassosi.
1) Monitorare frequenza, ritmo, profondità e sforzo respiratorio.
2) Monitorare i modelli di respirazione: bradipnea, tachipnea, iperventilazione, respiro di Kussmaul, respiro di Cheyne-Stokes.
3) Monitorare per rilevare un eventuale aumento di agitazione, ansia e fame d’aria.
4) Monitorare i valori della saturazione arteriosa dell’ossigeno e dell’Emogasanalisi, se appropriato.
5) Monitorare la capacità della persona di tossire efficacemente.
6) Monitorare i risultati delle Radiografie al Torace.
7) Monitorare per rilevare eventuale dispnea e le situazioni che la diminuiscono o la peggiorano.
(NANDA-I)
Rischio di volumi di liquido squilibrato correlato ad aumentata presenza di infiltrato alveolare
Obiettivo:
- Miglioramento della dispnea e della respirazione
- Miglioramento dei parametri respiratori (SpO2, FR,ecc..)
- Bilancio idrico negativo entro x giorni.
Interventi:
- Corretta applicazione delle prescrizioni farmacologiche, valutare la possibilità di somministrare i farmaci in soluzioni di volumi minori (es. diuretici)
- Educazione al rispetto della dieta prescritta, mantenere la restrizione idrica se prescritta,ecc..
- Monitoraggio Peso, PV ed esami ematici
- Compilazione e tenuta di un bilancio idrico
- Controllare le entrate e uscite del paziente nelle 24h
- Valutare e allertare in caso di bilancio non negativo.
Rischio di difficoltà respiratoria secondario a edema polmonare:
- Sarà necessario mantenere un monitoraggio e documentazione costante dei parametri vitali quali PA, FC e SpO2.
- Eseguire al sospetto un esame obiettivo valutando eventuali suoni respiratori anormali come gorgoglii o fischi,
- prelevare se prescritto un EmoGasAnalisi per valutare i gas respiratori,
- compilare un bilancio idroelettrolitico, monitorare la diuresi che non dovrà mai essere inferiore ai 30 ml/h mantenere sotto osservazione.
- Preferire una dieta iposodica.
Altre diagnosi infermieristiche:
- Alterazione della perfusione dei tessuti: renale, cerebrale, cardiopolmonare, gastrointestinale, periferici
- Incapacità di sostenere la respirazione spontanea
- Alterazione dello scambio dei gas
- Attività respiratoria inefficace
- Intolleranza all’attività
- Ipertermia
Alterazione dei processi cognitivi - Alto rischio di asfissia
Autore: Dario Tobruk (Facebook, Twitter)
Tutti gli articoli che possono aiutare l’infermiere ad assistere il paziente affetto da Coronavirus:
- Ega e OssigenoTerapia: Monitoraggio respiratorio di base, l’essenziale da sapere.
- Ossigenoterapia: indicazioni e controindicazioni dell’ossigeno in quanto gas medicinale
- Tipologia di febbre – Infermieristica Clinica Applicata: grafico delle temperature
- Ossimetria e l’uso del Saturimetro: interpretazione dei dati e interventi infermieristici
- L’infermiere e l’interpretazione dell’EGA o emogasanalisi
- I principali dispositivi di somministrazione dell’ossigenoterapia
- Dispnea, Infermieristica Clinica Applicata
- I principali dispositivi di somministrazione dell’ossigenoterapia
- Tracheostomia: assistenza infermieristica, indicazioni e tipologie di cannule
- Piano di assistenza infermieristica al paziente in Edema Polmonare Acuto
Libri consigliati per l’area critica:
Guida al monitoraggio in Area Critica
Il monitoraggio è probabilmente l’attività che impegna maggiormente l’infermiere qualunque sia l’area intensiva in cui opera.Non può esistere area critica senza monitoraggio intensivo, che non serve tanto per curare quanto per fornire indicazioni necessarie ad agevolare la decisione assistenziale, clinica e diagnostico-terapeutica, perché rilevando continuamente i dati si possono ridurre rischi o complicanze cliniche.Il monitoraggio intensivo, spesso condotto con strumenti sofisticati, è una guida formidabile per infermieri e medici nella cura dei loro malati. La letteratura conferma infatti che gli eventi avversi, persino il peggiore e infausto, l’arresto cardiocircolatorio, non sono improvvisi ma solitamente vengono preannunciati dal peggioramento dei parametri vitali fin dalle 6-8 ore precedenti.Il monitoraggio è quindi l’attività “salvavita” che permette di fare la differenza nel riconoscere precocemente l’evento avverso e migliorare i risultati finali in termini di morbilità e mortalità.Riconosciuto come fondamentale, in questo contesto, il ruolo dell’infermiere, per precisione, accuratezza, abilità nell’uso della strumentazione, conoscenza e interpretazione dei parametri rilevati, questo volume è rivolto al professionista esperto, che mette alla prova nelle sue conoscenze e aggiorna nel suo lavoro quotidiano, fornendo interessanti spunti di riflessione, ma anche al “novizio”, a cui permette di comprendere e di utilizzare al meglio le modalità di monitoraggio. A cura di:Gian Domenico Giusti, Infermiere presso Azienda Ospedaliero Universitaria di Perugia in UTI (Unità di Terapia Intensiva). Dottore Magistrale in Scienze Infermieristiche ed Ostetriche. Master I livello in Infermieristica in anestesia e terapia intensiva. Professore a contratto Università degli Studi di Perugia. Autore di numerose pubblicazioni su riviste italiane ed internazionali. Membro del Comitato Direttivo Aniarti.Maria Benetton, Infermiera presso Azienda ULSS 9 di Treviso. Tutor Corso di laurea in Infermieristica e Professore a contratto Università degli Studi di Padova. Direttore della rivista “SCENARIO. Il nursing nella sopravvivenza”. Autore di numerose pubblicazioni su riviste italiane. Membro del Comitato Direttivo Aniarti.
a cura di Gian Domenico Giusti e Maria Benetton | 2015 Maggioli Editore
15.00 € 14.25 €
Fonti:
- https://it.wikipedia.org/wiki/Remdesivir
- http://www.salute.gov.it/imgs/C_17_pagineAree_5373_5_file.pdf
- http://www.salute.gov.it/imgs/C_17_pagineAree_5373_4_file.pdf
- https://www.marionegri.it/magazine/infezione-coronavirus-e-farmaci
- https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(20)30566-3/fulltext
- https://it.wikipedia.org/wiki/Darunavir
- http://www.salute.gov.it/portale/nuovocoronavirus/dettaglioFaqNuovoCoronavirus.jsp?lingua=italiano&id=228
- http://www.siaarti.it/SiteAssets/News/COVID19%20-%20documenti%20SIAARTI/SIAARTI%20-%20Covid19%20-%20Gestione%20del%20paziente%20critico%20affetto%20da%20coronavirus%20-%20Raccomandazioni%20per%20la%20gestione%20locale.pdf
- https://www.nursetimes.org/la-pronazione-vantaggi-e-benefici/43705
- https://www.nurse24.it/studenti/patologia/ards-sindrome-distress-respiratorio.html
- http://www.aitfr.com/wp-content/uploads/2013/11/c-norbiato-ega-aitfr-2013.pdf




















Scrivi un commento
Accedi per poter inserire un commento