Una delle complicazioni più gravi del diabete è senza dubbio il piede diabetico. Causa di morbilità per milioni di persone, il numero di casi è in costante aumento, tanto da essere considerato quasi un’epidemia, soprattutto nel mondo occidentale. A cosa è dovuto il piede diabetico, come si può prevenire, quali sono i sintomi e come viene classificato? Tutte le risposte di cui hai bisogno le trovi in questo articolo.
Indice
Che cos’è il piede diabetico?
Tra i risultati del benessere e gli eccessi della sovralimentazione emergono effetti collaterali significativi: la malnutrizione (intesa come eccesso alimentare) e la sedentarietà, tipiche delle società occidentali, si pagano a caro prezzo.
Con l’aumento dell’aspettativa di vita e l’invecchiamento delle popolazioni, cresce l’esposizione ai fattori di rischio, tra i quali il diabete è una conseguenza frequente. Inoltre l’invecchiamento, di per sé, comporta una minore capacità dell’organismo di rispondere a stati patologici e riduce l’efficacia dei meccanismi di compensazione e riparazione tissutale.
In Italia, ogni anno, si registrano migliaia di nuovi casi di diabete diagnosticato, e altre migliaia di persone ignorano di aver sviluppato la malattia. Secondo l’OMS, in Europa sono 52 milioni le persone che convivono con il diabete.
E sebbene le cure moderne abbiano ridotto le complicanze più gravi, come infarto e ictus, il rischio di eventi microvascolari e neuropatici a lungo termine, tra cui il piede diabetico, resta ancora significativo.
Si stima infatti che tra il 5% e il 15% dei pazienti diabetici sviluppi un’ulcera al piede, e di questi oltre il 40% rischia recidive senza un monitoraggio adeguato, con una sopravvivenza a cinque anni ridotta a poco più della metà.
Questi dati riflettono l’impatto del piede diabetico, sia in termini di spesa sanitaria che di qualità della vita per i pazienti e le loro famiglie. Non a caso, il piede diabetico rappresenta la principale causa di ricoveri ospedalieri legati alle complicanze del diabete.
In sintesi, il piede diabetico è una delle complicanze croniche più diffuse del diabete, responsabile di lesioni gravi che, se non trattate tempestivamente, possono portare ad amputazioni o, in casi estremi, alla morte. Il piede, infatti, è un’area a rischio, e per questo è fondamentale attuare strategie di prevenzione e protezione della cute.
Per tali ragioni, i professionisti sanitari si concentrano sempre più sulla prevenzione del piede diabetico come strategia di cura. Una corretta gestione della cute del piede può, infatti, diventare parte integrante della quotidianità dei pazienti diabetici e dei loro caregiver, riducendo l’insorgenza di complicanze senza difficoltà eccessive.
Consigliati per te
Quali sono le cause del piede diabetico?
Le principali complicanze nei diabetici è legata a una condizione di iperglicemia persistente o frequente (elevati livelli di zucchero nel sangue). Questa situazione, nel tempo, provoca alterazioni dei vasi sanguigni e dei nervi che possono portare a gravi deficit neuromotori e lesioni cutanee.
Soprattutto se non ben gestita da alimentazione adeguata e nei casi necessari integrata da insulinoterapia o ipoglicemizzanti orali, anni di iperglicemia cronica danneggiano le arterie sia a livello microvascolare che macrovascolare, con conseguenze d’organo come:
- eventi cardiovascolari come ictus, infarti miocardici;
- nefropatia diabetica e insufficienza renale;
- ulcere agli arti inferiori (piede diabetico);
- retinopatia e neuropatie somatiche e autonomiche.
Il diabete mellito, causando uno stato continuo di iperglicemia, provoca nel lungo termine alterazioni patologiche nei tessuti. Gli effetti possono variare da semplici modificazioni morfo-strutturali del piede fino a ulcerazioni profonde con necrosi e infezioni, inizialmente superficiali e limitate all’epidermide, ma capaci di estendersi progressivamente attraverso i tessuti muscolari fino a coinvolgere le strutture osseo-articolari. Spesso, in assenza di altre soluzioni, la risoluzione per uno stato patologico così avanzato è persino l’amputazione del piede.
Le micro-alterazioni tissutali indotte dall’iperglicemia sono causate da fenomeni di glicazione e stress ossidativo, che danneggiano i nervi (in particolare la mielina che riveste l’assone) e le arterie, dove si osserva l’ispessimento della membrana basale e l’irrigidimento fino alla calcificazione.
La glicazione avviene attraverso la formazione di legami chimici che alterano le proteine coinvolte, portando le molecole a una forma disfunzionale e rallentando il ricambio cellulare. Questo determina un danno irreversibile al sistema vascolare e neuronale, con ripercussioni su tutto l’organismo.
L’angiopatia diabetica, termine che identifica il danno vascolare nel paziente diabetico, è conseguenza dell’ispessimento della membrana basale dei capillari del microcircolo indotto dallo stress iperglicemico.
Contrariamente a quanto si potrebbe pensare, il problema principale non è tanto rappresentato dalla stenosi del lume, bensì dalla ridotta capacità di migrazione leucocitaria e dalla compromessa risposta iperemica in caso di traumi, che facilita l’insorgenza di infezioni.
Nel contesto definito “compromissione biologica del piede diabetico“, il flusso sanguigno capillare risulta notevolmente ridotto, con conseguente maldistribuzione, ischemia e una maggiore fragilità dei tessuti alle complicazioni.
Quali sono i sintomi del piede diabetico?
I sintomi del diabete, soprattutto nei primi anni di insorgenza della malattia, sono spesso paucisintomatici, ovvero privi di manifestazioni rilevanti, al punto da passare persino inosservati.
Questo rende la diagnosi precoce della malattia diabetica molto difficile, consentendo agli elevati livelli di glicemia di danneggiare progressivamente i tessuti vascolari e neuronali per mesi, se non per anni.
Se a livello macro-vascolare abbiamo già constatato le gravi complicanze come l’infarto, nel microcircolo del piede, i sintomi del piede diabetico possono essere spessi ricondotti a diversi tipi di deficit neurologici, simili a quelli che interessano altri organi nei pazienti diabetici, e si distinguono in tre categorie: sensitivo, motorio e autonomico.
Sensitivo
Nel paziente diabetico, l’attività sensitiva e la percezione del dolore si riducono, portando a una ridotta sensibilità. Di conseguenza, il paziente percepisce poco o nulla il dolore, che normalmente ha la funzione di segnalare danni ai tessuti o agli organi. Senza questo “allarme naturale” il paziente potrebbe non accorgersi di traumi o addirittura di lesioni.
Sebbene possa sembrare un aspetto positivo, la mancanza di dolore è rischiosa: avvisa, ad esempio, se la scarpa è troppo stretta o se l’acqua è troppo calda, prevenendo comportamenti dannosi che potrebbero provocare lesioni.
Senza dolore, aumenta il rischio di procurarsi lesioni involontariamente e, soprattutto, di non trattarle tempestivamente. Si scherza spesso che i fachiri che in Oriente camminano tranquillamente sui carboni ardenti, probabilmente sono soltanto diabetici.
Altre volte invece formicolio, bruciore e intorpidimento sono sensazioni che accompagnano il paziente durante tutto l’arco della vita, e molto spesso peggiorare notevolmente.
Motorio
Le strutture connettivali del piede subiscono retrazione a causa dell’ipotrofia muscolare, causando deformazioni del piede. Queste deformazioni creano zone plantare di iper-appoggio, dove una maggiore pressione si concentra su una superficie ridotta, aumentando il rischio di ulcere o lesioni da decubito.
Nelle aree di maggiore pressione, la pelle risponde inizialmente con l’ipercheratosi, un ispessimento dell’epidermide che ha lo scopo di proteggere la cute. Purtroppo la soluzione è solo temporanea e rapidamente diventa parte del problema.
L’ipercheratosi, come ispessimento della cute, è a sua volta causa di un aumento della pressione locale con l’innesco di processi lesivi tipici delle lesioni da pressione, innescando gli sviluppi di processi ulcerativi che, nei pazienti diabetici, risultano difficilmente reversibili.
Autonomico
Il sistema nervoso autonomo, compromesso, non regola correttamente la secrezione ghiandolare e il microcircolo, causando secchezza della cute e formazione di fissurazioni, soprattutto sul tallone. La ridotta capacità di regolare la vasocostrizione comporta anche la formazione di edema nel piede e nella gamba.
Come si presenta il piede diabetico?
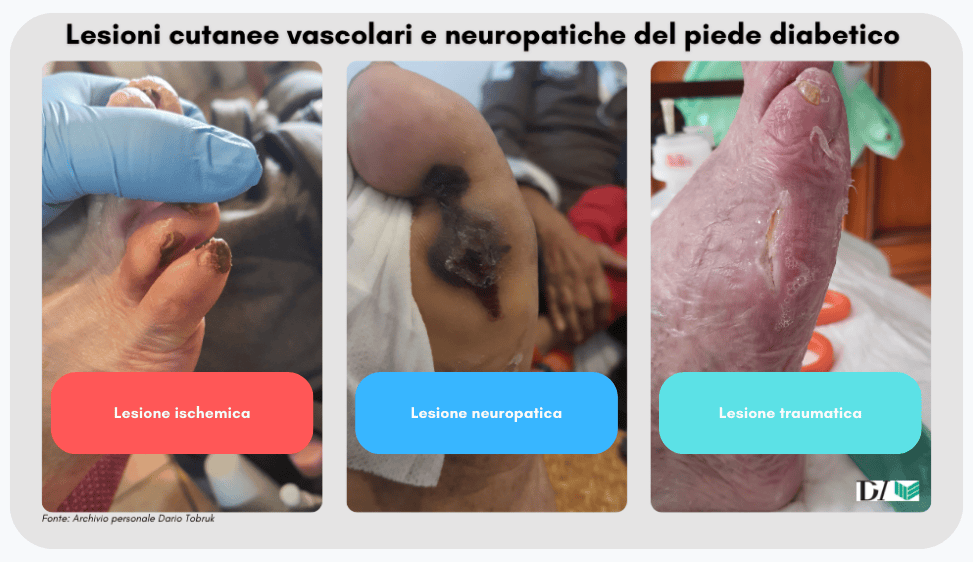
Il piede diabetico, oltre alle numerose complicanze a cui è soggetto, è spesso sede di ulcere che possono essere di natura neuropatica, angiopatica o mista.
L’ulcera neuropatica, tipica del quadro del piede neuropatico, è tipicamente localizzata nella zona plantare e si presenta generalmente indolore. Si distingue per un fondo torbido e la presenza frequente di callosità.
L’ulcera angiopatica (o ischemica), invece, interessa più comunemente altre aree del piede, come le dita, i talloni, i margini e il dorso. In questo caso, invece si parlerà di piede ischemico.
Non è raro che il paziente diabetico sviluppi ulcere miste, in cui una condizione patologica influisce sull’altra. Ad esempio, una compromissione vascolare può aggravare un’ulcera neuropatica, così come una ridotta percezione del dolore può ritardare il trattamento di un’ulcera ischemica.
Un’ulteriore causa di lesioni cutanee è rappresentata dai traumi o sfregamenti, spesso dovuti all’uso di calzature inadeguate, troppo strette o con cuciture interne prominenti. Poiché molti pazienti diabetici non avvertono il fastidio dovuto alla neuropatia, possono sviluppare quella che viene definita una lesione traumatica del piede diabetico.
Queste ulcere presentano spesso una zona perilesionale ischemica o necrotica, con un fondo che può essere necrotico e spesso infetto. Quando la funzione nervosa è preservata, il paziente avverte dolore. Per il trattamento delle lesioni cutanee rimandiamo al seguente articolo.
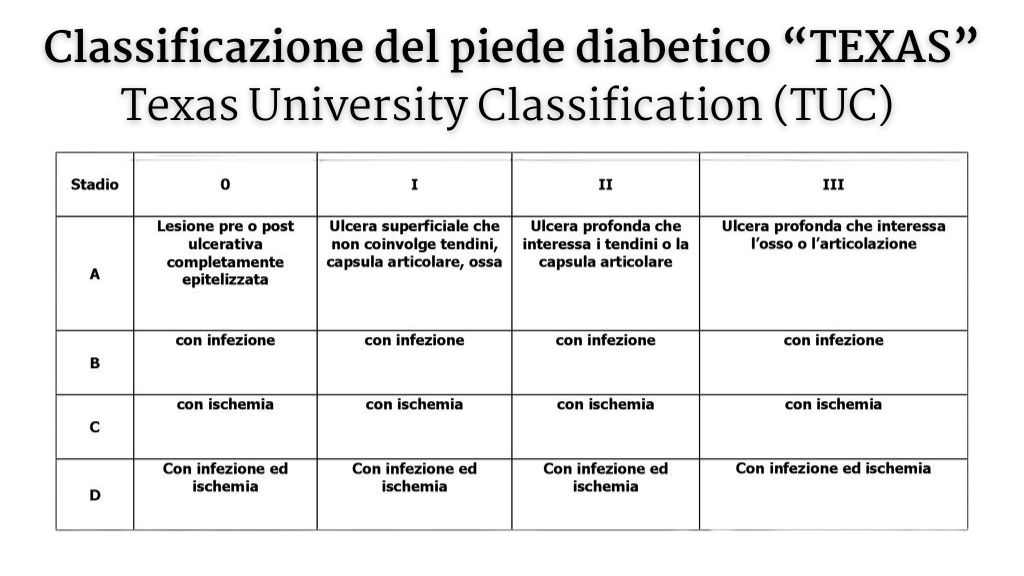
Classificazione del piede diabetico secondo “Texas”
Per effettuare una corretta valutazione della complicanza diabetica, l’Università del Texas ha elaborato una scheda di classificazione del piede diabetico basata su due assi cartesiani: l’asse dello stadio dell’ulcera, che si riferisce all’evoluzione del tessuto colpito, e l’asse delle complicanze, come infezione, necrosi o entrambe.
I gradi di gravità sono quattro, partendo dal primo, che coinvolge solo l’epidermide, fino al quarto, in cui l’ulcera interessa tendini, capsule, ossa e articolazioni. Ogni grado può avere uno dei quattro stadi da A a D: assenza di complicanze, infezione, ischemia, e infine infezione associata a ischemia.
Questa classificazione funge anche da indice prognostico, poiché all’aumentare dello stadio e del livello dei fattori presenti peggiora la prognosi, passando dal livello più favorevole 0A al quello più critico 3D.
Per maggiori informazioni sulla gestione delle lesioni cutanee, consigliamo la presa visione del manuale “La valutazione del paziente con ulcere croniche – Perché guardare oltre il “buco nella pelle” è il testo di riferimento nell’ambito del wound care, pubblicato nel luglio 2018 da Maggioli Editore, scritto da Claudia Caula, Alberto Apostoli, Angela Libardi, Emilia Lo Palo, infermieri con ampia esperienza nel campo delle lesioni cutanee.
È disponibile sia su Maggiolieditore.it che su Amazon. Qui invece l’articolo che abbiamo dedicato al manuale pensato e scritto da infermieri con pluriennale esperienza e una formazione specifica nel settore del wound management.
La valutazione del paziente con ulcere croniche
La valutazione del paziente con ulcere croniche
Quando, nelle corsie dei reparti, o dai lettini degli ambulatori, oppure durante gli eventi formativi o in occasione degli stage/ tirocini dei corsi di laurea e master universitari, si pone la fatidica domanda: “Cosa serve per ottenere la guarigione di un’ulcera cronica?”, comunemente la risposta è un lungo elenco di medicazioni, dispositivi e tecnologie tra i più disparati. Oggi più che mai è invece necessario (ri)orientare l’assistenza limitata e limitante generata da questa prospettiva che non riesce ad andare oltre al “buco che c’è nella pelle”, restituendo centralità alla persona con lesioni cutanee; occorre riaffermare che il processo di cura deve essere basato su conoscenze approfondite, svincolate da interessi commerciali, fondate su principi di appropriatezza, equità, sostenibilità e in linea con il rigore metodologico dell’Evidence Based Nursing/Medicine che fatica ad affermarsi. Questo testo, pensato e scritto da infermieri con pluriennale esperienza e una formazione specifica nel settore del wound management, propone nozioni teoriche e strumenti pratici per capire quale ulcera e in quale paziente abbiamo di fronte, e de- finire quali obiettivi e quali esiti dobbiamo valutare e devono guidare i nostri interventi. Nello specifico, la prima sezione del volume affronta alcune tematiche propedeutiche alla valutazione delle ulcere croniche, offrendo al lettore una discussione approfondita sui meccanismi della riparazione tessutale normale e quelli attraverso cui un’ulcera diventa cronica; segue una panoramica di questa tipologia di lesioni cutanee. La seconda sezione entra nel dettaglio delle varie fasi in cui si articola il percorso strutturato della valutazione con cui realizzare la raccolta di informazioni e dati sulla base dei quali formulare un giudizio clinico e guidare, in maniera consapevo- le e finalizzata, gli interventi di trattamento delle ulcere croni- che, come è richiesto ai professionisti della salute di oggi.Claudia Caula, infermiera esperta in wound care. Direzione delle Professioni Sanitarie. AUSL Modena.Alberto Apostoli, podologo; infermiere esperto in wound care; specialista in assistenza in area geriatrica; specialista in ricerca clinica in ambito sanitario. Azienda ASST Spedali Civili di Brescia.Angela Libardi, infermiera specializzata in wound care. ASST Sette Laghi – Varese.Emilia Lo Palo, infermiera specializzata in wound care. Ambulatorio Infermieristico Prevenzione e Trattamento Lesioni Cutanee; Direzione delle Professioni Sanitarie. Azienda ASST Papa Giovanni XXIII di Bergamo.
Claudia Caula – Alberto Apostoli – Angela Libardi | Maggioli Editore 2018
30.40 €
La prevenzione del piede diabetico
Tutte le persone diabetiche dovrebbero adottare una serie di accorgimenti per ridurre il rischio di complicanze che potrebbero compromettere gravemente salute, autonomia e qualità della vita, già influenzate dalla malattia cronica.
Uno dei motivi per cui il paziente diabetico tende a sottovalutare l’importanza di una corretta gestione del piede è la mancanza di sintomi, come il dolore, presente solo in una minoranza di casi.
Per questo, è essenziale che i professionisti sanitari o i familiari del paziente promuovano alcune semplici misure quotidiane, riassunte qui di seguito:
- Ispezionare la cute dei piedi ogni giorno, controllando la pelle per segni di arrossamento, gonfiore, lesioni, vesciche o calli, comprese le aree difficili da vedere come gli spazi interdigitali, sotto le unghie e, soprattutto, la pianta del piede, sede frequente di lesioni neuropatiche. Se è difficile esaminare la pianta, si può usare uno specchio tenuto in mano (non appoggiato a terra) o chiedere aiuto a un familiare.
- Effettuare quotidianamente un’adeguata igiene del piede, utilizzando sapone neutro e acqua tiepida (qui alcuni consigli per la cura della cute generale). Evitare acqua troppo calda, poiché la neuropatia diabetica può alterare la percezione del calore, aumentando il rischio di ustioni. Limitare il tempo di immersione a pochi minuti per prevenire la macerazione della pelle. Asciugare accuratamente, specialmente negli spazi interdigitali, e applicare una crema idratante o una crema a base di urea al 5-10% su dorso e pianta del piede, evitando però gli spazi tra le dita. Cambiare le calze ogni giorno, assicurandosi che siano prive di cuciture interne o elastici stretti che possano lesionare la pelle.
- Tagliare periodicamente le unghie evitando che siano troppo lunghe. È consigliato un taglio orizzontale, con gli angoli smussati mediante una limetta in cartone. Evitare di arrotondare gli angoli verso il basso, per scongiurare il rischio di unghie incarnite. In caso di dubbi, unghie incarnite o difficoltà nel taglio, consultare il medico o un podologo.
- Rimuovere callosità e duroni (ipercheratosi) con delicatezza utilizzando una pietra pomice, evitando strumenti taglienti come forbici, lamette o lime metalliche. In presenza di callosità importanti, non usare prodotti callifughi o cheratinolitici senza la supervisione di un sanitario qualificato come un medico, un infermiere specialista in wound care o un podologo.
- Evitare di camminare scalzi, in quanto piccoli oggetti possono facilmente ferire il piede.
- Se si avverte freddo, indossare calze di lana, evitando l’uso di stufe o borse dell’acqua calda che possono causare ustioni senza che il paziente ne sia consapevole.
- Investire in calzature adatte ai diabetici è una scelta essenziale per chi soffre di piede diabetico. Acquistare le scarpe nel tardo pomeriggio, quando il piede è più gonfio, e indossarle inizialmente solo per poche ore al giorno per verificarne il comfort. Controllare sempre l’interno delle scarpe per escludere corpi estranei o cuciture sporgenti e osservare le suole delle scarpe usate: le aree più consumate indicano i punti di maggiore pressione, dove il rischio di lesioni è più alto. In questi casi, può essere utile valutare con uno specialista la creazione di un plantare personalizzato che distribuisca meglio il peso su tutta la pianta del piede.
Questi accorgimenti possono prevenire il formarsi di diverse lesioni, generalmente molto difficili da guarire. Un ultimo consiglio è quello di disinfettare eventuali lesioni e monitorare la ferita, se non dovesse guarire in pochi giorni sarà necessario avvisare il proprio medico.
Questo approccio quotidiano può contribuire significativamente alla prevenzione delle complicanze legate al piede diabetico, migliorando la qualità della vita del paziente e dei suoi famigliari.
Autore: Dario Tobruk (seguimi anche su Linkedin – Facebook – Instagram – Threads)
FONTI:
- Leone S, Pascale R, Vitale M, Esposito S. Epidemiologia del piede diabetico [Epidemiology of diabetic foot]. Infez Med. 2012;20 Suppl 1:8-13. Italian. PMID: 22982692. [link]
- IWGDF Editorial Board. Practical guidelines on the prevention and management of diabetes-related foot disease (IWGDF 2023 update). Diabetes Metab Res Rev. 2024 Mar;40(3):e3657. doi: 10.1002/dmrr.3657. Epub 2023 May 27. PMID: 37243927.
- Diabetic foot problems: prevention and management. London: National Institute for Health and Care Excellence (NICE); 2023 Jan 18. PMID: 32045177. [link]
- E. F. Brutsaert (2023). Complicanze del diabete mellito. MSD. [msdmanuals.com]
- riparazionetessutale.it
- Caula C, Apostoli A. Cura e assistenza al paziente con ferite acute e ulcere croniche. Maggioli Editore, 2018.




















Scrivi un commento
Accedi per poter inserire un commento