Le migliori linee guida per la prevenzione delle infezioni del sito chirurgico.
Epidemiologia delle ISC
Le Infezioni del Sito Chirurgico (o ISC) sono infezioni che si manifestano, dopo la procedura chirurgica, a livello della sede di incisione (ferita chirurgica) o degli spazi e organi interessati (organ-space).
A causa delle co-morbosità dei pazienti e dello sviluppo dei patogeni multi-farmaco resistenti, sono aumentati i costi e le difficoltà di trattamento delle infezioni del sito chirurgico.
E’ la tipologia di infezione correlata all’assistenza (ICA) più studiata nei Paesi a basso e medio reddito, dove interessa fino ad un terzo dei pazienti che hanno subito un intervento chirurgico. Anche se l’incidenza delle SSI nei Paesi ad alto reddito è più bassa, in Europa e negli Stati Uniti d’America (USA) è comunque il secondo tipo di ICA in termini di frequenza.
Tutti i pazienti sottoposti ad un intervento chirurgico sono a rischio di sviluppare delle complicanze intra e post operatorie, incluse le ISC che si associano ad un prolungamento della degenza ospedaliera, possono richiedere un nuovo intervento chirurgico e prevedere il ricovero del paziente in terapia intensiva e in molti casi hanno un impatto significativo sulla mortalità.
Lo studio pubblicato su Infection Control and Hospital Epidemiology nel 2014, ha evidenziato che circa il 60% delle infezioni del sito chirurgico sarebbe prevenibile se venissero implementate tutte le strategie di prevenzioni disponibili in letteratura.
Dati ricavati dagli studi
Ancora alcuni dati:
- l’incidenza delle infezioni del sito chirurgico rilevata in questo studio è del 20% su tutti i pazienti ricoverati nelle strutture ospedaliere
- ogni ISC genera mediamente un prolungamento della degenza ospedaliera di 7-11 giorni
i pazienti che sviluppano una ISC hanno un rischio variabile tra 2 -11 volte maggiore di morte rispetto agli altri pazienti chirurgici che non sviluppano questa complicanza infettiva - il 77% dei decessi nei pazienti con ISC sono attribuibili proprio alla presenza dell’infezione.
I costi aggiuntivi legati alla cura del paziente con infezioni del sito chirurgico sono molto variabili e dipendono dal tipo di intervento chirurgico e dal microrganismo che ha determinato l’infezione.
Vista la rilevanza clinica di questa complicanza infettiva, uno studio di sorveglianza ECDC pubblicato nel 2013, ha raccolto i dati sulle ICS nel biennio 2010/2011 per fotografare l’entità del problema in Europa, scegliendo sette tipi di interventi chirurgici con i seguenti risultati:
- Chirurgia del colon 9.5%
- Bypass-aorto coronarico 3.5%
- Taglio cesareo 2.9%
- Colecistectomia 1.4%
- Protesi d’anca 0.8%
- Laminectomie e protesi del ginocchio 0.75%
Tutte le strutture sanitarie nelle quali vengono eseguiti degli interventi chirurgici dovrebbero implementare un sistema di sorveglianza per confrontarsi con i dati di letteratura e sapere se esiste un problema di infezioni del sito chirurgico.
Tutto sulla valutazione del paziente con ulcere croniche:
La valutazione del paziente con ulcere croniche
Quando, nelle corsie dei reparti, o dai lettini degli ambulatori, oppure durante gli eventi formativi o in occasione degli stage/ tirocini dei corsi di laurea e master universitari, si pone la fatidica domanda: “Cosa serve per ottenere la guarigione di un’ulcera cronica?”, comunemente la risposta è un lungo elenco di medicazioni, dispositivi e tecnologie tra i più disparati. Oggi più che mai è invece necessario (ri)orientare l’assistenza limitata e limitante generata da questa prospettiva che non riesce ad andare oltre al “buco che c’è nella pelle”, restituendo centralità alla persona con lesioni cutanee; occorre riaffermare che il processo di cura deve essere basato su conoscenze approfondite, svincolate da interessi commerciali, fondate su principi di appropriatezza, equità, sostenibilità e in linea con il rigore metodologico dell’Evidence Based Nursing/Medicine che fatica ad affermarsi. Questo testo, pensato e scritto da infermieri con pluriennale esperienza e una formazione specifica nel settore del wound management, propone nozioni teoriche e strumenti pratici per capire quale ulcera e in quale paziente abbiamo di fronte, e de- finire quali obiettivi e quali esiti dobbiamo valutare e devono guidare i nostri interventi. Nello specifico, la prima sezione del volume affronta alcune tematiche propedeutiche alla valutazione delle ulcere croniche, offrendo al lettore una discussione approfondita sui meccanismi della riparazione tessutale normale e quelli attraverso cui un’ulcera diventa cronica; segue una panoramica di questa tipologia di lesioni cutanee. La seconda sezione entra nel dettaglio delle varie fasi in cui si articola il percorso strutturato della valutazione con cui realizzare la raccolta di informazioni e dati sulla base dei quali formulare un giudizio clinico e guidare, in maniera consapevo- le e finalizzata, gli interventi di trattamento delle ulcere croni- che, come è richiesto ai professionisti della salute di oggi.Claudia Caula, infermiera esperta in wound care. Direzione delle Professioni Sanitarie. AUSL Modena.Alberto Apostoli, podologo; infermiere esperto in wound care; specialista in assistenza in area geriatrica; specialista in ricerca clinica in ambito sanitario. Azienda ASST Spedali Civili di Brescia.Angela Libardi, infermiera specializzata in wound care. ASST Sette Laghi – Varese.Emilia Lo Palo, infermiera specializzata in wound care. Ambulatorio Infermieristico Prevenzione e Trattamento Lesioni Cutanee; Direzione delle Professioni Sanitarie. Azienda ASST Papa Giovanni XXIII di Bergamo.
Claudia Caula – Alberto Apostoli – Angela Libardi | 2018 Maggioli Editore
32.00 € 30.40 €
Classificazione delle infezioni chirurgiche
Secondo il CDC Atlanta, le infezioni chirurgiche si classificano in:
- Superficiali (infezione che coinvolge solo cute e tessuto sottocutaneo dell’incisione)
- Profonde (infezione che coinvolge cute, sottocute fino alla fascia muscolare)
- Spazio/organo (infezione che coinvolge qualsiasi parte del corpo che è stata manipolata chirurgicamente durante la procedura, ad esclusione della cute, della fascia o della parete muscolare);
Infezioni Superficiali:
l’infezione si verifica entro 30 gg dall’intervento chirurgico, coinvolge cute e sottocute e il paziente presenta almeno uno dei seguenti segni o sintomi: (la cellulite e la minima infiammazione o secrezione attorno ai punti di sutura non devono essere considerati come ISC):
- secrezioni purulente dalla parte superficiali della ferita
- è stato isolato un microrganismo da un campione sterile prelevato dal tessuto sottocutaneo attraverso coltura o altri metodi d’identificazione microbiologica;
- ferita aperta su decisione del chirurgo o suo incaricato, in assenza di un esame colturale e il paziente presenta almeno uno dei seguenti segni o sintomi: dolore o tensione attorno alla ferita, gonfiore locale, eritema, cute calda;
- diagnosi di infezione superficiale da parte del chirurgo o suo delegato.
Infezione Profonda:
l’infezione si verifica entro 30/90 giorni dall’intervento chirurgico, coinvolge la fascia e la parete muscolare e il paziente presenta almeno uno dei seguenti segni o sintomi:
- secrezioni purulente dalla parte profonda della ferita
- ferita profonda che mostra una deiscenza spontanea o se il chirurgo ha ritenuto di doverla aprire. Il microrganismo è stato identificato attraverso una coltura oppure altri metodi d’identificazione microbiologica e il paziente presenta almeno UNO dei seguenti segni o sintomi: febbre (> 38°C), dolore o tensione localizzato;
- l’esito negativo di una cultura microbiologica non incontra questo criterio;
- presenza di ascesso o altra evidenza d’infezione che coinvolge la zona incisionale profonda o diagnosticato attraverso esame istopatologico o altre indagini diagnostiche.
Infezione chirurgica di tipo Spazio/Organo:
l’infezione si verifica entro 30/90 giorni dall’intervento chirurgico (secondo la classificazione NHSN) coinvolge qualsiasi parte del corpo che è stata manipolata chirurgicamente durante la procedura, ad esclusione della cute, della fascia o della parete muscolare e il paziente presenta almeno uno dei seguenti segni o sintomi:
- presenza di pus da un drenaggio posizionato in un organo o spazio (es, drenaggio chiuso in aspirazione, tubo a T, drenaggio toracico)
- microrganismi identificati da un campione raccolto in modo asettico dello spazio profondo attraverso coltura o altri metodi d’identificazione microbiologica
- ascesso o evidenza di altro tipo d’infezione che coinvolge lo spazio sotto fasciale o l’organo diagnosticato attraverso esame istopatologico o altre indagini diagnostiche.
Fattori di rischio delle infezioni del sito chirurgico
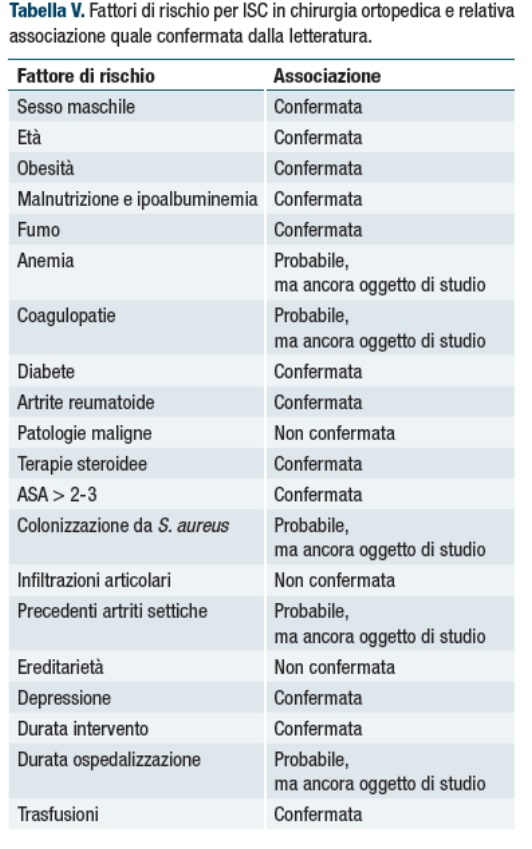
Sono molteplici I fattori di rischio che espongono i pazienti a sviluppare una ISC e si dividono in fattori endogeni ed esogeni, questi ultimi associati ai processi e alle procedure locali delle singole strutture sanitarie. Alcuni fattori non sono modificabili come il sesso e l’età del paziente.
Questi i fattori di rischio comprendono:
- stato nutrizionale
- uso di tabacco
- elevato BMI (Body Mass Index)
- diabete
- prolungamento dell’intervento chirurgico
- durata dell’ospedalizzazione prima dell’intervento chirurgico > 2 giorni
- ASA (American Society of Anesthesiologists) score > 3
- presenza di campo chirurgico contaminato-sporco vs pulito
- tempo e modalità di somministrazione della profilassi antibiotica
Nel corso degli anni una serie di studi ha preso in esame l’associazione delle ISC con fattori di rischio legati al paziente, alla procedura o al setting ospedaliero. Molti dei lavori pubblicati presentavano dei limiti dovuti principalmente all’esiguità dei campioni esaminati, al follow up ridotto e alla variabilità della definizione d’infezione.
Questi problemi condizionavano la validità dei risultati (a volte tra l’altro contraddittori) e giustificavano le riserve circa la reale importanza dei fattori di rischio individuati.
La Tabella V sintetizza i fattori di rischio individuati in chirurgia ortopedica e sottolinea per quali di questi le conferme dalla letteratura recente appaiono al momento più concrete.
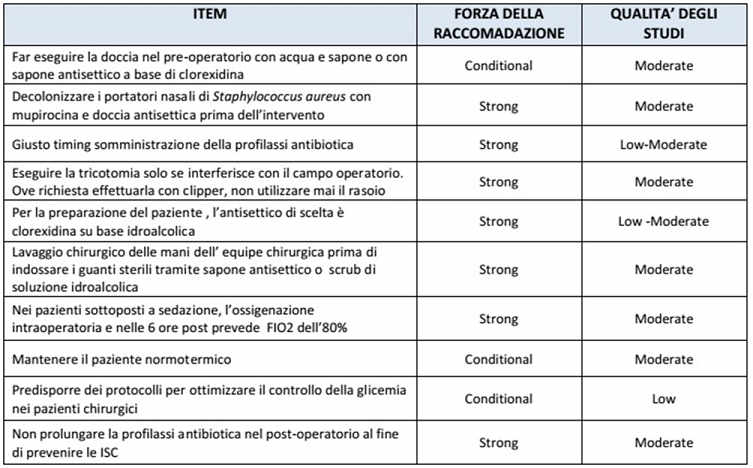
Strategie di prevenzione delle infezioni del sito chirurgico
Si riporta una sintesi delle Raccomandazioni più robuste finalizzate alla prevenzione delle infezioni del sito chirurgico secondo il documento WHO Global Guideline for the Prevention of Surgical Site Infection pubblicato nel 2016.
E’ necessario specificare che le strategie di prevenzione delle infezioni chirurgiche in cardiochirurgia prevedono degli approcci talvolta diversi rispetto a quelli qui descritti.
Le linee guida Centers for Disease Control and Prevention (CDC 2017) affrontano nuove e aggiornate strategie di prevenzione delle ISC in ambito sanitario. Esse sono focalizzate su poche aree selezionate e non tutte le raccomandazioni fatte nel 1999 sono state revisionate come parte del processo di sviluppo delle linee guida.
Comunque i CDC e l’Healthcare Infection Control Practices Advisory Commitee (HICPAC) riconoscono che molte delle raccomandazioni del 1999 rimangono importanti e sono diventate misure standard di controllo infettivo per la prevenzione delle ISC.
Nel 2014 l’HICPAC ha revisionato le raccomandazioni forti del 1999 per le quali le prove di efficacia non sono state rivalutate come parte dello sviluppo delle linee guida 2017: ciò al fine di riaffermarle quali pratiche accettate (misure standard di assistenza).
Nel meeting del luglio 2014 l’HICPAC, dopo la revisione, ha raccomandato ai CDC che molte delle raccomandazioni forti del 1999 fossero ri-enfatizzate come pratiche accettate per la prevenzione delle infezioni del sito chirurgico.
Le migliori raccomandazioni per la prevenzione delle infezioni del sito chirurgico
CDC e HICPAC raccomandano che tutte le Strutture Sanitarie continuino a seguire le raccomandazioni del 1999 qui di seguito indicate.
Preparazione del paziente
- Non appena possibile, identifica e tratta tutte le infezioni pre-esistenti nel sito chirurgico prima di interventi chirurgici d’elezione e posponi interventi elettivi nei pazienti con tali infezioni fino alla risoluzione delle stesse.
- Non rimuovere peli o capelli, eccetto il caso che gli stessi nella zona dell’incisione chirurgica interferiscano con l’intervento. Nel caso in cui fosse necessario rimuoverli, farlo immediatamente prima dell’intervento chirurgico utilizzando il clipper.
- Incoraggia l’interruzione del fumo per almeno 30 giorni prima dell’intervento chirurgico.
- Assicura che la cute attorno alla zona di incisione sia pulita prima di procedere all’antisepsi cutanea pre-operatoria.
Antisepsi chirurgica delle mani e degli avambracci
- Effettua l’antisepsi pre-operatoria delle mani e degli avambracci in accordo con le indicazioni della scheda tecnica del prodotto in uso.
- Fai riferimento alle linee guida CDC 2002 “Igiene delle mani in ambito sanitario” per ulteriori raccomandazioni sul tema. (NB: fare riferimento alle linee guida WHO 2009 “Igiene delle mani nell’assistenza sanitaria”). Leggi anche: Igiene delle mani.
Ventilazione della sala operatoria
- Mantieni nella sala operatoria una ventilazione a pressione positiva. Mantieni il numero di ricambi aria/ora, i flussi d’aria, la temperatura, l’umidità, la posizione delle bocchette di mandata e ripresa, l’uso dei filtri in accordo con le raccomandazioni della più recente versione del documento del Facilities Guidelines Institute: “Guidelines for Design and Construction of Hospitals and Outpatient Facilities”. (NB: in accordo con i criteri di accreditamento e i documenti vigenti di riferimento)
Pulizia e disinfezione delle superfici ambientali
- Non effettuare speciali interventi di pulizia o non ricorrere alla chiusura della sala operatoria dopo operazioni contaminate o sporche.
Ricondizionamento dello strumentario chirurgico
- Sterilizza tutti gli strumenti chirurgici in accordo con linee guida pubblicate e le istruzioni per l’uso del fabbricante.
- La sterilizzazione rapida per l’uso immediato non dovrebbe essere utilizzata per ragioni di convenienza, come alternativa all’acquisto di ulteriori set chirurgici o per risparmiare tempo. Questa pratica dovrebbe essere riservata solo agli strumenti di assistenza al paziente da usarsi immediatamente in situazioni di emergenza in assenza di alternative percorribili.
- Fai riferimento alle linee guida CDC 2008 “Disinfezione e sterilizzazione nelle strutture sanitarie”
Abbigliamento chirurgico e teleria
- Indossare una mascherina chirurgica che copra completamente la bocca e il naso quando si entra in sala operatoria se sta per iniziare un intervento chirurgico, se questo è in corso o se sono esposti strumenti sterili. Indossa la mascherina per tutta la durata dell’intervento.
- Prima di entrare in sala operatoria indossa un nuovo copricapo, monouso oppure lavato dalla lavanderia ospedaliera, per ogni paziente. Assicurati che copra completamente i capelli e tutta la barba non coperta dalla mascherina chirurgica.
- L’equipe chirurgica, dopo aver effettuato il lavaggio chirurgico delle mani e aver indossato il camice sterile, deve indossare guanti sterili.
- Usa camici chirurgici e biancheria di sala operatoria che conservi le proprietà di barriera quando vengono bagnati (materiali impermeabili).
- Cambia gli indumenti chirurgici che siano visibilmente sporchi, contaminati e/o impregnati di sangue o altro materiale potenzialmente infetto.
Tecnica chirurgica asettica
- Rispetta i principi della tecnica asettica durante tutte le procedure invasive chirurgiche.
- Posiziona il drenaggio attraverso una incisione dedicata lontana dall’incisione operatoria.
- Il drenaggio deve essere rimosso quanto prima possibile.
Cura della ferita chirurgica
Proteggi una ferita chirurgica chiusa in prima intenzione con una medicazione sterile nelle prime 24-48 ore dopo l’intervento.
Conclusioni
La prevenzione delle infezioni del sito chirurgico costituisce una priorità nell’ambito degli obiettivi del Sistema Sanitario Nazionale.
Le conseguenze negative che le infezioni postoperatorie comportano (morbilità, durata dell’ospedalizzazione, mortalità e costi) rappresentano eventi particolarmente gravi sia per il singolo paziente sia per la collettività, in considerazione delle risorse assistenziali necessarie per trattarle.
La qualità della vita spesso non è debitamente preso in considerazione ma contribuisce a rendere ancora più rilevante il carico di malattia delle IST. I pazienti riportano una qualità di vita associata al proprio stato di Salute ridotta rispetto ai soggetti senza infezione poiché possono sperimentare dolore, senso di insicurezza ed isolamento per molti mesi o addirittura anni.
In un contesto sanitario globale nel quale si è affermata la medicina basata sulle prove di efficacia, tutti gli interventi medici vanno riconsiderati alla luce di quanto desumibile dalla letteratura valutata secondo rigorosi criteri metodologici, a maggior ragione quando le prove sono disponibili e unanimemente condivise
Autrice: Chiara Marnoni – Dott.ssa Magistrale in Scienze Infermieristiche e Ostetriche – Responsabile Struttura Formativa – Studio Infermieristico DMR
Leggi anche:
BIBLIOGRAFIA
- http://www.rischioinfettivo.it/flex/cm/pages/ServeBLOB.php/L/IT/IDPagina/77
- Linee Guida SIOT. Prevenzione delle infezioni in chirurgia ortopedica. Giornale Italiano di Ortopedia e Traumatologia. 2018;44:6-2
- Berríos-Torres SI et al. Centers for Disease Control and Prevention Guideline for the Prevention of Surgical Site Infection, 2017. JAMA Surg. Aug 1;152(8):784-791
- Surgical management of sternal wound complications – UpToDate 2017
- Guideline for Surgical Smoke Safety -AORN (Association of PeriOperative Registred Nurses) – Dicembre 2016
- Global Guideline for the Prevention of Surgical Site Infection –WHO 2016 [traduzione in italiano – contenuto riservato per i soci]
- Anderson DJ et al. Strategies to Prevent Surgical Site Infections in Acute Care Hospitals: 2014 UpdateInfect Control Hosp Epidemiology 2014 June 35(6): 605–627
- Surgical site infection: prevention and treatment of surgical site infection- Agency for Healtcare Research and Quality, reaffirmed 2013 Jun
- Surgical site infection – NICE National Institute for Care Excellence 2013
- WHO Guidelines for Safe Surgery 2009- Safe Surgery Save Lifes
- C enters for Disease Control and Prevention Guideline for the Prevention of Surgical Site Infection, 2017




















Scrivi un commento
Accedi per poter inserire un commento